Parodontite: segnali da non ignorare e cure disponibili

La parodontite è una delle malattie gengivali più gravi e complesse, che colpisce milioni di persone in tutto il mondo. Se non trattata, questa condizione può portare alla perdita dei denti, ma le sue implicazioni vanno oltre la salute orale, influendo anche sul benessere generale del corpo. La parodontite si sviluppa quando la gengivite, una forma iniziale di infiammazione gengivale, non viene trattata in tempo e si aggrava, danneggiando i tessuti che supportano i denti, compreso l’osso. Anche se la parodontite è una patologia comune, molte persone non sono consapevoli dei segnali che la caratterizzano e rischiano di ignorarla fino a quando non diventa una minaccia seria per la salute orale. Una diagnosi tempestiva e un trattamento adeguato sono essenziali per fermare la progressione della malattia, riducendo i danni ai denti e alle gengive e prevenendo complicazioni a lungo termine. In questo articolo esploreremo in dettaglio cos’è la parodontite, i segnali da non ignorare, le cure disponibili, e l’importanza di rivolgersi a uno specialista per trattamenti efficaci. Cos’è la parodontite La parodontite è un’infiammazione cronica che interessa i tessuti parodontali, che comprendono le gengive, i legamenti parodontali e l’osso mascellare che sostiene i denti. Inizialmente, la parodontite si sviluppa come una gengivite, una forma più lieve di infiammazione che colpisce solo le gengive. Tuttavia, se la gengivite non viene trattata, i batteri possono diffondersi più a fondo nei tessuti e compromettere l’osso che sostiene i denti. A questo stadio, l’infezione si fa più grave e difficile da trattare. Il principale fattore di rischio per la parodontite è l’accumulo di placca batterica sui denti, che forma un rivestimento adesivo che può infiammare le gengive. Se non rimossa adeguatamente con l’igiene orale quotidiana, la placca si trasforma in tartaro, un deposito duro che può infettare le gengive, portando alla parodontite. A lungo andare, i batteri responsabili della parodontite possono danneggiare irreversibilmente le strutture che supportano i denti, mettendo a rischio la stabilità dentale. Esistono diversi stadi di parodontite, da quella lieve, che può essere trattata con una pulizia professionale, a quella grave, che richiede interventi chirurgici. Se non curata, la parodontite può compromettere l’integrità dei denti, con la possibile perdita di uno o più denti, e può anche aumentare il rischio di altre malattie sistemiche, come le malattie cardiovascolari. Parodontite sintomi: cosa tenere sotto controllo Il problema principale con la parodontite è che spesso non ci sono sintomi evidenti nelle fasi iniziali. Questo rende difficile individuare la malattia prima che progredisca, ma esistono alcuni segnali che possono indicare la presenza della malattia: Gengive sanguinanti: Le gengive che sanguinano facilmente durante la spazzolatura o l’uso del filo interdentale sono uno dei primi segnali di un’infiammazione. Anche se la gengivite iniziale può non causare dolore, la presenza di sanguinamento è un segno di possibile parodontite. Gengive gonfie o arrossate: Se le gengive appaiono rosse, gonfie o doloranti, è possibile che ci sia un’infiammazione in corso, che può evolversi in parodontite se non trattata tempestivamente. Sensibilità dentale: I denti possono diventare più sensibili, soprattutto a temperature calde o fredde. Questo accade quando le gengive si ritirano e le radici dei denti sono più esposte all’ambiente esterno. Alitosi persistente: Un odore cattivo che non scompare con una corretta igiene orale può essere un segnale che si sta sviluppando un’infezione gengivale, indicativa di parodontite. Mobilità dentale: Un sintomo avanzato di parodontite è la mobilità dei denti, che può accadere quando l’infezione danneggia l’osso sottostante, indebolendo il supporto del dente. Pus tra le gengive e i denti: La presenza di pus è un segnale di infezione grave che richiede immediata attenzione. Se il pus fuoriesce dalle gengive, potrebbe significare che l’infezione si è estesa e necessita di trattamento urgente. Se noti uno o più di questi sintomi, è fondamentale consultare un dentista il prima possibile. Una diagnosi precoce può evitare il ricorso a trattamenti più invasivi e aiutare a mantenere una buona salute orale. Diagnosi precoce La diagnosi precoce della parodontite è fondamentale per fermare la progressione della malattia e prevenire danni irreversibili. Il dentista è in grado di diagnosticare la parodontite attraverso un esame visivo e un’accurata misurazione delle tasche parodontali. Durante l’esame, il dentista utilizza una sonda parodontale per misurare la profondità delle tasche gengivali, che possono aumentare in presenza di parodontite. Un altro strumento diagnostico fondamentale per la diagnosi della parodontite è la radiografia dentale, che permette di visualizzare la quantità di osso che supporta i denti e identificare eventuali danni causati dalla malattia. La radiografia aiuta il dentista a determinare l’estensione della parodontite e a stabilire la gravità della malattia. È un esame fondamentale per monitorare il progressivo deterioramento osseo che può verificarsi durante la malattia. La diagnosi precoce consente di intervenire tempestivamente, applicando trattamenti non chirurgici, come la rimozione della placca e del tartaro, che possono fermare la progressione della parodontite. In assenza di diagnosi tempestiva, la parodontite può progredire e danneggiare in modo irreversibile i denti e l’osso sottostante. Parodontite dentale come curarla: terapie e trattamenti efficaci La cura parodontite dipende dalla gravità della condizione e dalle necessità specifiche del paziente. I trattamenti iniziali si concentrano sulla rimozione della placca e del tartaro, seguita dalla cura della gengiva infiammata. Esistono diversi approcci terapeutici per trattare la parodontite: Pulizia professionale Questa è la prima fase del trattamento. Consiste nella rimozione del tartaro e della placca sopra e sotto la linea gengivale. La rimozione del tartaro aiuta a ridurre l’infiammazione e consente alle gengive di guarire. Antibiotici In alcuni casi, il dentista può prescrivere antibiotici per eliminare i batteri che causano l’infezione. Gli antibiotici possono essere assunti per via orale o applicati direttamente nelle tasche gengivali. Chirurgia parodontale Per i casi più gravi di parodontite, può essere necessaria un’operazione chirurgica per rimuovere la placca e il tartaro che non possono essere eliminati con la pulizia professionale. La chirurgia parodontale aiuta a ridurre la profondità delle tasche gengivali e a migliorare l’accesso alle aree difficili da raggiungere. Rigenerazione ossea Se la parodontite ha danneggiato l’osso che sostiene i denti, un trattamento di rigenerazione
Faccette dentali: cosa sapere prima di sceglierle
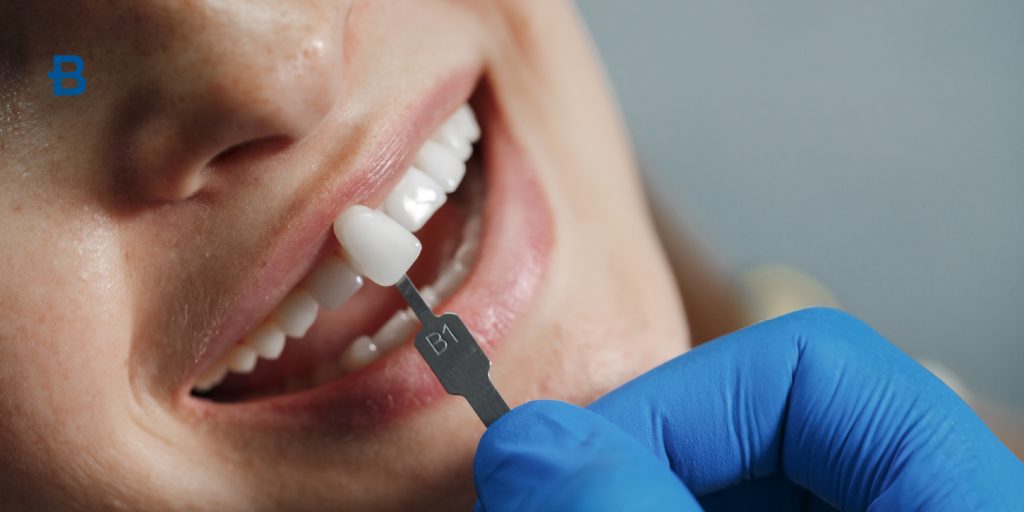
Le faccette dentali sono uno dei trattamenti estetici più richiesti in odontoiatria, grazie alla loro capacità di trasformare l’aspetto del sorriso in modo rapido e con risultati duraturi. Sono sottili rivestimenti applicati sulla superficie anteriore dei denti, in grado di correggere imperfezioni estetiche come macchie, disallineamenti, spazi tra i denti e danni minori. Questo trattamento si è evoluto nel tempo, diventando sempre più accessibile e con risultati sempre più naturali, grazie all’uso di materiali innovativi e tecniche avanzate. Se stai considerando le faccette dentali per migliorare il tuo sorriso, è importante essere ben informati su cosa sono, quali problemi possono risolvere, i loro vantaggi, il costo e la durata, così come quando sono effettivamente consigliate. In questo articolo esploreremo tutti gli aspetti da considerare prima di prendere una decisione, in modo che tu possa fare una scelta consapevole e informata. Cosa sono le faccette dentali Le faccette dentali sono sottili pellicole, generalmente realizzate in porcellana o resina composita, che vengono applicate sulla superficie anteriore dei denti per migliorarne l’aspetto. Sono personalizzate per adattarsi alla forma, dimensione e colore dei denti naturali, creando un aspetto uniforme e luminoso. Le faccette sono utilizzate per correggere difetti estetici, migliorare la simmetria del sorriso e coprire eventuali imperfezioni dei denti. La loro applicazione è poco invasiva, in quanto richiede solo una minima rimozione di smalto dentale, a differenza di altre opzioni come le corone dentali. Le faccette sono progettate per essere resistenti e durature, e vengono realizzate su misura per ogni paziente, garantendo risultati altamente naturali. Questo trattamento è spesso scelto per persone che desiderano migliorare il proprio sorriso in modo rapido, ma duraturo, senza ricorrere a interventi invasivi. Quali problemi risolvono Le faccette dentali sono una soluzione versatile per correggere una varietà di imperfezioni estetiche. Tra i principali problemi che le faccette possono risolvere ci sono: Macchie persistenti: Le faccette sono particolarmente utili per coprire macchie e scolorimenti che non possono essere trattati con il normale sbiancamento dentale. Le macchie causate da caffè, tè, tabacco o farmaci possono essere facilmente nascoste sotto la faccetta, restituendo al sorriso il suo colore naturale. Denti usurati: L’usura dei denti dovuta a bruxismo (digrignamento dei denti) o altri fattori può danneggiare la superficie dentale. Le faccette possono essere applicate per ripristinare la forma e la funzionalità dei denti usurati. Denti disallineati: Le faccette possono mascherare piccoli disallineamenti dentali, come denti leggermente storti o con spazi vuoti tra di essi. Anche se non sostituiscono un trattamento ortodontico completo, possono essere una buona alternativa per chi desidera una correzione estetica rapida e discreta. Denti scheggiati o fratturati: Se un dente è scheggiato o rotto, una faccetta può coprire il danno e ripristinare la forma originale del dente, migliorando anche l’aspetto del sorriso. Denti di dimensioni irregolari: Se alcuni denti sono più corti o più piccoli di altri, le faccette possono essere utilizzate per uniformare la lunghezza e la forma dei denti, migliorando la simmetria del sorriso. In generale, le faccette dentali sono una soluzione efficace per chi desidera un sorriso esteticamente perfetto, coprendo una vasta gamma di imperfezioni dentali senza ricorrere a trattamenti più invasivi o complessi. Faccette dentali vantaggi estetici e funzionali Le faccette dentali offrono numerosi vantaggi sia dal punto di vista estetico che funzionale. Ecco i principali benefici di questo trattamento: Estetica naturale: Le faccette in porcellana o resina composita sono realizzate per imitare il colore, la traslucenza e la forma dei denti naturali, offrendo un risultato estetico altamente naturale. Grazie a questi materiali, le faccette sono quasi indistinguibili dai denti veri, migliorando notevolmente l’aspetto del sorriso. Resistenza e durata: Le faccette in porcellana sono particolarmente resistenti e durevoli, con una vita media che può arrivare fino a 10-15 anni, a condizione che vengano seguite le corrette pratiche di igiene orale. Questo le rende una soluzione ideale a lungo termine. Non invasivo: A differenza delle corone dentali, che richiedono la rimozione di una porzione significativa del dente, le faccette richiedono solo una minima rimozione di smalto. Questo rende l’intervento meno invasivo, riducendo il rischio di danneggiare il dente naturale. Miglioramento della funzionalità: Oltre a migliorare l’aspetto estetico del sorriso, le faccette possono anche migliorare la funzionalità dei denti, ripristinando la capacità di masticare in modo ottimale e correggendo piccole malocclusioni. Facile manutenzione: Le faccette richiedono la stessa routine di igiene orale dei denti naturali, ovvero spazzolamento regolare e uso del filo interdentale. Non richiedono cure particolari e, con una corretta manutenzione, possono durare a lungo. Faccette dentali costi e durata Il costo delle faccette dentali può variare considerevolmente a seconda del materiale utilizzato, della complessità del trattamento e della clinica dentale scelta. In generale, il costo delle faccette in porcellana è più elevato rispetto a quelle in resina composita, ma la porcellana offre una maggiore durata e resistenza. Costo delle faccette in porcellana Le faccette in porcellana sono le più costose, con prezzi che vanno dai 500 ai 1.500 euro per dente, a seconda della clinica, della qualità del materiale e della complessità del trattamento. Le faccette in porcellana offrono risultati più duraturi e un aspetto più naturale, quindi l’investimento iniziale potrebbe essere più alto ma giustificato nel lungo periodo. Costo delle faccette in resina composita Le faccette in resina composita sono meno costose, con prezzi che variano tra 250 e 900 euro per dente. Sebbene abbiano un aspetto meno naturale e siano meno resistenti della porcellana, sono comunque una buona opzione per chi ha un budget limitato e desidera comunque migliorare il proprio sorriso. Faccette dentali durata Per quanto riguarda la durata, le faccette in porcellana possono durare dai 10 ai 15 anni, mentre le faccette in resina composita tendono a durare da 5 a 7 anni, ma la durata dipende dalla cura che viene loro dedicata. Con una buona igiene orale, l’uso di dentifrici non abrasivi e il rispetto delle raccomandazioni del dentista, è possibile prolungare la vita delle faccette. Quando sono consigliate Le faccette dentali sono consigliate in diversi casi, principalmente per migliorare l’aspetto estetico del sorriso. Tuttavia, ci sono alcune
Bruxismo bambini notturno: segnali da riconoscere e rimedi

Il bruxismo bambini è un problema comune che colpisce un numero considerevole di piccoli pazienti. Si tratta di un fenomeno caratterizzato dal digrignamento dei denti durante la notte, che può avere conseguenze sia a breve che a lungo termine se non trattato adeguatamente. Nonostante sia spesso percepito come un disturbo temporaneo, il bruxismo nei bambini può provocare danni ai denti, dolori muscolari e disturbi del sonno se non gestito correttamente. In questo articolo esploreremo cos’è il bruxismo bambini, le sue cause, i principali sintomi da osservare e i trattamenti per bambini che possono aiutare a gestire e prevenire questo problema. Cos’è il bruxismo Il bruxismo bambini è la tendenza a serrare o digrignare i denti durante il sonno, e può verificarsi a qualsiasi età. Questo disturbo può manifestarsi in vari modi: alcune volte i bambini serra i denti senza fare rumore, altre volte si verifica un vero e proprio digrignamento che può essere udito dai genitori. Sebbene il bruxismo sia più comune nei bambini che negli adulti, è un problema che, se non gestito correttamente, può portare a danni dentali significativi e a disagi fisici come mal di testa o dolori alla mandibola. La causa del digrignamento denti bambini notte non è sempre chiara, ma è spesso associata a fattori come lo stress, i problemi di occlusione dentale e le abitudini quotidiane. Cause del digrignamento notturno Il bruxismo nei bambini può essere causato da una serie di fattori fisici ed emotivi. In molti casi, il digrignamento dei denti nei bambini durante la notte è legato a una combinazione di questi fattori, che possono variare da bambino a bambino. Le cause principali includono: Stress e ansia: Come gli adulti, anche i bambini possono sperimentare livelli elevati di stress, che si manifestano spesso nel sonno. Problemi scolastici, conflitti familiari o cambiamenti significativi nella loro vita (come un trasloco o l’ingresso in una nuova scuola) possono essere fattori scatenanti. Il bruxismo può diventare un meccanismo di risposta per alleviare la tensione accumulata durante il giorno. Problemi di occlusione dentale: Un’altra causa comune del bruxismo bambini è la malocclusione, cioè l’allineamento errato dei denti. Quando i denti superiori e inferiori non si allineano correttamente, il bambino potrebbe essere portato a serrare o digrignare i denti durante il sonno nel tentativo di correggere l’allineamento. Crescita dei denti: In particolare nei bambini più piccoli, il digrignamento denti bambini notte può essere legato alla crescita dei denti da latte o alla comparsa dei denti permanenti. Questo processo può provocare disagio che il bambino cerca di alleviare involontariamente digrignando i denti. Fattori genetici: Il bruxismo può anche avere una componente ereditaria. Se uno dei genitori ha sofferto di bruxismo, il rischio che il bambino sviluppi lo stesso disturbo è maggiore. Disturbi del sonno: In alcuni casi, il bruxismo nei bambini è associato a disturbi del sonno come apnee ostruttive del sonno o sonno agitato. Questi disturbi possono aumentare il rischio di digrignamento denti bambini notte. Sintomi da osservare I genitori devono essere in grado di riconoscere i segni del bruxismo nei bambini per intervenire tempestivamente. Spesso i bambini non si accorgono di digrignare i denti, ma ci sono vari segnali che possono indicare la presenza di questo disturbo: Rumore di digrignamento dei denti: Se il bruxismo è particolarmente evidente, il rumore del digrignamento può essere udito durante la notte. Questo può essere un indicatore chiaro che il bambino sta serrare o digrignare i denti mentre dorme. Dolore o sensibilità dentale: I bambini che soffrono di bruxismo possono lamentare dolore ai denti o sensibilità, specialmente quando mangiano cibi caldi, freddi o dolci. La continua pressione sui denti può causare danni allo smalto e dolore. Mal di testa e dolore alla mandibola: I bambini con bruxismo possono anche sperimentare mal di testa frequenti o dolore alla mandibola. Questo dolore è spesso causato dalla contrazione dei muscoli masticatori durante il sonno. Usura dentale: Uno dei segni più evidenti di bruxismo è l’usura dei denti, che può essere visibile attraverso una riduzione dello smalto e una maggiore sensibilità dentale. Gonfiore delle gengive o infezioni: Il bruxismo può talvolta causare infiammazioni alle gengive o infezioni se il movimento dei denti provoca microfratture o danni ai tessuti gengivali circostanti. Disturbi del sonno: I bambini con bruxismo potrebbero anche svegliarsi più frequentemente durante la notte, mostrando segni di sonno irregolare o agitato. Trattamenti per bambini Esistono diverse soluzioni per trattare il bruxismo nei bambini, a seconda della causa sottostante e della gravità del problema. Tra i trattamenti più comuni vi sono: Bite notturno bambini: Un trattamento comune per il digrignamento denti bambini notte è l’utilizzo di un bite notturno, un dispositivo in materiale morbido o rigido che si indossa durante la notte. Il bite aiuta a ridurre la pressione sui denti e protegge lo smalto da ulteriori danni. Il dentista personalizzerà il bite in base alla bocca del bambino, garantendo che si adatti perfettamente. Tecniche di rilassamento e gestione dello stress: Se il bruxismo nei bambini è causato dallo stress o dall’ansia, potrebbe essere utile insegnare al bambino tecniche di rilassamento. Pratiche come la meditazione, il respiro profondo e attività fisiche leggere possono aiutare a ridurre la tensione e a prevenire il bruxismo notturno. Correzione dell’occlusione dentale: Se la causa del digrignamento denti bambini notte è una malocclusione, il dentista potrebbe raccomandare trattamenti ortodontici per migliorare l’allineamento dei denti. L’uso di apparecchi ortodontici può contribuire a ridurre la pressione sui denti e prevenire il bruxismo. Controllo dei disturbi del sonno: Se il bruxismo è associato a disturbi del sonno, il pediatra o un esperto in medicina del sonno potrebbe consigliare un trattamento per migliorare la qualità del sonno del bambino, come l’utilizzo di macchine per il rumore bianco o cambiamenti nell’ambiente di sonno. Visite regolari dal dentista: È importante che i bambini che soffrono di bruxismo vengano monitorati regolarmente dal dentista per assicurarsi che il trattamento scelto sia efficace. Inoltre, il dentista può intervenire tempestivamente se si verificano danni ai denti o alle gengive. Prenota un consulto Prenota un consulto gratuito presso uno
Sbiancamento dentale Milano: guida completa al trattamento

Un sorriso luminoso è uno dei tratti estetici che contribuisce maggiormente alla nostra autostima e interazione sociale. Tuttavia, con il passare del tempo, l’esposizione a cibi, bevande e altre abitudini quotidiane può far perdere ai denti la loro brillantezza naturale. Lo sbiancamento dentale è la soluzione più efficace per ripristinare il colore originale dei denti, e se vivi a Milano, avrai a disposizione numerosi centri odontoiatrici che offrono trattamenti professionali. In questo articolo, esploreremo in dettaglio il trattamento di sbiancamento dentale, confrontando i metodi professionali con quelli fai-da-te, i costi, e le opportunità di prenotazione presso le cliniche di Milano. Cos’è lo sbiancamento dentale Lo sbiancamento dentale è un trattamento estetico odontoiatrico che mira a migliorare il colore dei denti, restituendo loro un aspetto più bianco e luminoso. Questo trattamento può essere realizzato in vari modi, ma il principio di base consiste nell’uso di agenti chimici, generalmente il perossido di idrogeno o il perossido di carbammide, che agiscono sullo smalto dei denti per eliminare le macchie superficiali. Lo sbiancamento può essere realizzato sia in studio dal dentista, che a casa con kit preconfezionati, ma la qualità e i risultati variano notevolmente in base al metodo utilizzato. Chi può farlo e quando Lo sbiancamento dentale è generalmente sicuro per la maggior parte delle persone, ma è fondamentale sapere quando e chi dovrebbe sottoporsi a questo trattamento. In generale, i candidati ideali per lo sbiancamento dentale sono coloro che: Hanno denti ingialliti o macchiati, magari a causa del consumo di caffè, vino rosso, tabacco o alimenti acidi. Hanno denti sani senza carie o malattie gengivali. Non soffrono di sensibilità dentale grave. Lo sbiancamento non è consigliato per: Donne in gravidanza o in allattamento, sebbene non vi siano evidenze scientifiche che lo sconsiglino, la prudenza è sempre preferibile. Persone con denti sensibili o con smalto danneggiato, in quanto il trattamento potrebbe peggiorare la sensibilità. Un consulto con il dentista è essenziale prima di sottoporsi a uno sbiancamento dentale per valutare se è adatto alle proprie esigenze e condizioni orali. Sbiancamento professionale vs. fai da te Quando si parla di sbiancamento dentale, ci sono due principali opzioni: il trattamento professionale effettuato da un dentista e il trattamento fai-da-te, che può essere eseguito utilizzando prodotti acquistati in farmacia o online. Ecco una panoramica di entrambi: Sbiancamento professionale Lo sbiancamento professionale eseguito dal dentista è considerato il più sicuro e il più efficace. Utilizza concentrati di perossido di idrogeno ad alta concentrazione, applicati direttamente sui denti in modo controllato. I principali vantaggi di questa opzione includono: Trattamento rapido e duraturo Sicurezza e personalizzazione Trattamenti avanzati Sbiancamento fai da te Lo sbiancamento fai-da-te è un’opzione più economica, ma presenta dei limiti. I kit fai-da-te sono generalmente meno concentrati e potrebbero richiedere tempi più lunghi per vedere dei risultati. I principali vantaggi di questa opzione sono la convenienza e la facilità d’uso. Tuttavia, i principali svantaggi includono: Efficacia ridotta: I risultati non sono paragonabili a quelli dei trattamenti professionali, soprattutto in caso di macchie più persistenti. Rischio di danni: L’uso improprio di prodotti fai-da-te può causare danni allo smalto o irritazioni alle gengive, se non utilizzato correttamente. Sbiancamento dentale Milano: quanto costa l costo di uno sbiancamento denti professionale Milano può variare significativamente in base a vari fattori, tra cui il tipo di trattamento scelto, la clinica odontoiatrica e la complessità del caso. Ogni trattamento ha le sue specifiche caratteristiche, che influenzano sia il prezzo che i risultati finali. La scelta tra un trattamento professionale in studio e i metodi fai-da-te influisce notevolmente sul costo finale, con i trattamenti in studio generalmente più costosi ma anche più efficaci e sicuri. In generale, il costo dello sbiancamento dentale dipende dal tipo di tecnica utilizzata, dal numero di sedute necessarie e dai materiali impiegati, ma i pazienti possono aspettarsi una spesa che varia da qualche centinaio a oltre mille euro. Vediamo ora in dettaglio le due opzioni principali per lo sbiancamento dentale a Milano e i relativi costi. Sbiancamento professionale in studio Il trattamento di sbiancamento professionale in studio è il metodo più comune ed efficace per ottenere un sorriso più bianco e luminoso. I prezzi per il trattamento in studio possono variare ampiamente, partendo da circa 300 euro fino ad arrivare a 1.000 euro o più. Il prezzo dipende principalmente dal tipo di sbiancamento scelto e dalla durata del trattamento. I trattamenti con perossido di idrogeno, che sono i più comuni e sicuri, generalmente rientrano nella fascia di prezzo inferiore. Tuttavia, se si opta per un trattamento che utilizza tecniche più avanzate, come l’uso del laser o della luce attivante, i costi possono aumentare sensibilmente, con una spesa che può superare i 1.000 euro. Le cliniche che offrono sbiancamenti professionali in studio spesso utilizzano tecnologie avanzate per garantire risultati rapidi e duraturi, come l’uso di luci LED che attivano i gel sbiancanti per un effetto immediato. Inoltre, l’intervento del dentista durante il trattamento permette di monitorare costantemente la salute dei denti e di evitare potenziali danni dovuti a un uso improprio del prodotto Kit fai-da-te I kit fai-da-te per lo sbiancamento dei denti sono un’opzione più economica rispetto ai trattamenti professionali, ma la loro efficacia e sicurezza possono variare notevolmente. Questi kit sono generalmente disponibili in farmacia o online e vanno dai 20 ai 100 euro, a seconda della marca e della tipologia di prodotto. In genere, i kit includono strisce sbiancanti, gel, dentifrici specifici o penne sbiancanti, che si utilizzano comodamente a casa. Sebbene possano sembrare convenienti, i risultati dei kit fai-da-te sono meno rapidi rispetto ai trattamenti in studio, e la qualità del risultato può variare significativamente in base al prodotto scelto e alla costanza nell’applicazione. I kit sbiancanti a base di perossido contenuti in questi prodotti sono generalmente più leggeri e meno concentrati rispetto a quelli utilizzati dai dentisti, e richiedono un periodo di applicazione più lungo per vedere miglioramenti evidenti. Inoltre, la possibilità di danneggiare lo smalto o causare sensibilità dentale è maggiore rispetto ai trattamenti professionali, dove l’applicazione è controllata da
Retrattili gengivali: cause genetiche e soluzioni moderne

La retrazione gengivale, è una condizione comune che colpisce molte persone in età adulta e, se non trattata, può portare a gravi complicazioni nella salute orale. La recessione gengivale si verifica quando il margine delle gengive si ritira, esponendo le radici dei denti. Questo fenomeno non solo compromette l’estetica del sorriso, ma aumenta anche il rischio di carie radicolari, sensibilità dentale e altre infezioni orali. Se non trattata, la retrazione gengivale può anche causare la perdita del dente stesso. La retrazione gengivale può essere dovuta a fattori genetici, meccanici o ambientali, ma le soluzioni moderne offrono numerose opzioni per curare questa condizione e prevenire danni più gravi. In questo articolo, esploreremo le cause più comuni della retrazione gengivale, come la genetica gioca un ruolo importante in questa condizione, e quali trattamenti sono disponibili per risolvere il problema. Cosa sono le gengive retrattili La recessione gengivale è la condizione in cui il margine delle gengive si sposta progressivamente verso il basso, esponendo la radice del dente. Questo fenomeno può essere molto lento e subdolo, spesso passando inosservato nelle fasi iniziali. Quando le gengive si ritirano, le radici del dente, che normalmente sono protette dal tessuto gengivale, diventano vulnerabili agli attacchi di batteri, acidi alimentari e altri agenti esterni. Le gengive retrattili sono particolarmente evidenti nei denti anteriori, ma possono colpire anche i molari. I principali effetti della recessione delle gengive includono l’aumento della sensibilità dentale, che può rendere difficile mangiare cibi caldi, freddi o acidi, e l’esposizione delle radici, che può portare a carie radicolari più facilmente. Inoltre, la perdita di tessuto gengivale può anche compromettere l’aspetto estetico, facendo apparire i denti più lunghi e sgradevoli. Quando il margine gengivale si ritira, non solo i denti diventano più vulnerabili, ma l’intera struttura di supporto dei denti viene compromessa, aumentando il rischio di malattie parodontali più gravi. Retrazione gengive cause genetiche e meccaniche Le cause della recessione gengivale possono essere molteplici, ma si possono dividere in due categorie principali: genetiche o meccaniche. Retrazione gengive cause genetiche Le cause genetiche sono tra i principali fattori di rischio per la retrazione gengivale. Alcune persone sono semplicemente predisposte a sviluppare gengive più sottili o deboli, che possono essere più suscettibili alla recessione. Se una persona ha una storia familiare di malattie gengivali o ha una predisposizione genetica a sviluppare tessuti gengivali più fragili, può essere più incline a sperimentare la retrazione gengivale. Anche la struttura ossea e la risposta infiammatoria del corpo possono essere influenzate dalla genetica. Alcuni individui possono sviluppare una risposta infiammatoria eccessiva che porta a danni ai tessuti gengivali, aumentando la probabilità di retrazione gengivale. Se in famiglia ci sono stati casi di parodontite o altre patologie gengivali, è più probabile che anche i discendenti sviluppino recessione delle gengive. Retrazione gengive cause meccaniche Le cause meccaniche sono legate a comportamenti quotidiani che possono danneggiare le gengive e portare alla recessione delle gengive. Uno dei principali fattori di rischio è l’uso di uno spazzolino troppo duro o l’applicazione di troppa pressione durante lo spazzolamento. Questo tipo di spazzolamento aggressivo può danneggiare il tessuto gengivale, accelerando la recessione gengivale. È importante usare uno spazzolino con setole morbide e applicare movimenti delicati durante la pulizia dei denti. Altri comportamenti che possono contribuire alla retrazione gengivale includono il bruxismo (il digrignamento dei denti) e l’uso di protesi dentarie mal adattate. Anche il fumo è un fattore che favorisce l’infiammazione delle gengive, aumentando il rischio di malattie gengivali e, di conseguenza, la recessione. Infine, le malocclusioni dentali possono mettere un’eccessiva pressione su alcune aree della bocca, portando alla retrazione delle gengive. L’errato allineamento dei denti può danneggiare il supporto gengivale e aumentare il rischio di gengive ritirate. Retrazione gengive cura: i trattamenti disponibili Esistono diverse soluzioni per la cura della retrazione gengivale, che vanno dalla prevenzione a trattamenti più invasivi, a seconda della gravità del problema. Trattamenti conservativi e igiene orale Il primo passo nel trattamento della recessione gengivale consiste nell’adottare buone abitudini di igiene orale, che sono fondamentali per prevenire l’aggravarsi della condizione. Una corretta tecnica di spazzolamento è essenziale: bisogna utilizzare uno spazzolino con setole morbide e applicare movimenti delicati per evitare di danneggiare ulteriormente il tessuto gengivale. È anche importante fare attenzione a non applicare troppa pressione durante il lavaggio dei denti, in quanto ciò potrebbe accelerare la recessione delle gengive. Inoltre, l’uso regolare del filo interdentale permette di rimuovere la placca che si accumula tra i denti e lungo la linea gengivale, riducendo il rischio di infiammazione. Abbinare questi passaggi con il collutorio può essere utile per garantire una pulizia completa, eliminando batteri che possono contribuire al deterioramento delle gengive. Trattamenti non chirurgici Nei casi di recessione gengivale moderata, oltre alla corretta igiene orale, esistono trattamenti non chirurgici che possono essere impiegati per stimolare la rigenerazione delle gengive e prevenire l’aggravarsi della condizione. Tra questi, l’uso di collutori medicati contenenti sostanze antibatteriche o antinfiammatorie può essere un utile coadiuvante, in quanto aiuta a ridurre l’infiammazione delle gengive e a combattere la placca batterica che può contribuire al deterioramento del tessuto gengivale. Un altro trattamento efficace è l’uso del laser dentale, che viene impiegato per stimolare la rigenerazione dei tessuti gengivali. Il trattamento laser è molto vantaggioso poiché, oltre ad avere effetti terapeutici sul tessuto gengivale, può anche rimuovere delicatamente il tessuto danneggiato senza danneggiare i tessuti circostanti, riducendo al minimo il trauma e accelerando il processo di guarigione. Il laser, inoltre, non richiede incisioni, rendendo il trattamento meno invasivo e con tempi di recupero più brevi rispetto alle tecniche tradizionali. Trapianto di gengiva Nei casi più gravi di recessione gengivale, quando il danno è esteso e i tessuti gengivali non sono sufficienti per proteggere adeguatamente i denti, un trapianto di gengiva può rappresentare una soluzione efficace. In questo intervento, un pezzetto di tessuto gengivale sano viene prelevato da un’altra parte della bocca (ad esempio dal palato) e trapiantato nelle aree danneggiate. Questo trattamento non solo ripristina il volume e la salute delle gengive, ma protegge anche le radici dentali, evitando che si
Perché i denti diventano gialli e come sbiancarli in modo sicuro

Un sorriso luminoso è spesso il primo segno di benessere, e molte persone desiderano denti bianchi e splendenti per sentirsi sicure di sé. Tuttavia, i denti gialli sono un problema comune che può influire negativamente sull’autostima. Se hai notato che i tuoi denti hanno perso il loro bianco naturale, non preoccuparti: esistono soluzioni efficaci. In questo articolo, esploreremo le cause principali dei denti gialli, i rimedi disponibili e faremo un confronto tra i trattamenti fai-da-te e quelli professionali. Scopriremo anche come sbiancare i denti in modo sicuro ed efficace, per ottenere i migliori risultati senza danneggiare la tua salute orale. Denti gialli cause I denti gialli possono essere causati da numerosi fattori, che si suddividono principalmente in cause esterne e interne. Conoscere le cause dell’ingiallimento dei denti ti aiuterà a scegliere il trattamento giusto per te. Denti gialli cause esterne Le cause esterne riguardano i fattori comportamentali e ambientali. Ad esempio, il consumo di alimenti e bevande pigmentati è uno dei principali fattori responsabili dell’ingiallimento dei denti. Cibi e bevande come caffè, tè, vino rosso, succhi di frutta scuri e liquirizia, tendono a depositare pigmenti sui denti, causando macchie superficiali. Anche il fumo di sigaretta e l’uso di tabacco da masticare sono tra i principali colpevoli, poiché le particelle di nicotina e catrame si accumulano sui denti, causando un ingiallimento progressivo. Un’altra causa esterna è la scarsa igiene orale. Quando i denti non vengono spazzolati correttamente, la placca batterica e il tartaro si accumulano, causando l’ingiallimento dei denti. La mancanza di igiene dentale, unita alla sedentarietà o alla scarsa cura della salute orale, contribuisce notevolmente al peggioramento del colore dei denti. Denti gialli cause interne Le cause interne sono legate a fattori fisiologici e genetici. Con il passare degli anni, lo smalto dei denti si assottiglia naturalmente, rivelando la dentina sottostante, che ha una tonalità più gialla. Questo processo è parte del normale invecchiamento e può essere accentuato da abitudini scorrette, come una dieta poco sana o il consumo eccessivo di sostanze dannose. In alcuni casi, la predisposizione genetica gioca un ruolo significativo nel colore dei denti: alcune persone hanno denti naturalmente più opachi o più suscettibili a macchiarsi. Inoltre, l’uso di farmaci, in particolare quelli che coinvolgono antibiotici come le tetracicline, può causare macchie sui denti. Altri farmaci, come i collutori contenenti clorexidina, possono anche contribuire a decolorare lo smalto dentale. Denti gialli rimedi: funzionano davvero? Quando si tratta di rimedi per i denti gialli, molti cercano soluzioni naturali o rimedi fai-da-te per sbiancare i denti in modo economico e sicuro. Tra i rimedi naturali più comuni ci sono: Bicarbonato di sodio: Utilizzato per le sue proprietà abrasive, il bicarbonato rimuove le macchie superficiali. Tuttavia, un uso eccessivo potrebbe danneggiare lo smalto dentale, quindi è consigliato usarlo con moderazione. Olio di cocco (oil pulling): Questa pratica consiste nel fare gargarismi con olio di cocco per 10-15 minuti al mattino, per migliorare l’aspetto dei denti e ridurre la placca. Tuttavia, le evidenze scientifiche a supporto di questo rimedio sono ancora limitate. Aceto di mele: Grazie alle sue proprietà antimicrobiche, l’aceto di mele può contribuire a ridurre i batteri, ma, essendo acido, deve essere utilizzato con cautela per non danneggiare lo smalto dentale. Sebbene questi rimedi possano sembrare efficaci, è sempre importante consultare un dentista prima di intraprendere qualsiasi trattamento fai-da-te per evitare danni ai denti. Sbiancamento professionale vs fai da te Sbiancamento professionale Lo sbiancamento professionale è eseguito in studio dal dentista e offre risultati rapidi e duraturi. I trattamenti professionali utilizzano gel sbiancanti ad alta concentrazione, generalmente a base di perossido di idrogeno, che sono in grado di rimuovere le macchie più ostinate e di sbiancare i denti in modo sicuro. I vantaggi dello sbiancamento professionale includono: Efficacia rapida: I risultati sono visibili subito dopo la seduta, con denti notevolmente più bianchi. Sicurezza: Essendo effettuato sotto la supervisione di un dentista, il rischio di sensibilità dentale o danni ai denti è minimo. Tecnologie avanzate: I trattamenti professionali utilizzano tecnologie come lampade a LED o laser, che accelerano il processo di sbiancamento, migliorandone i risultati. Sbiancamento fai da te Lo sbiancamento fai-da-te è più economico ma può risultare meno efficace rispetto al trattamento professionale. Molti prodotti disponibili in farmacia, come strisce sbiancanti, dentifrici specifici o gel a bassa concentrazione, promettono di schiarire i denti, ma i risultati sono generalmente meno visibili e possono richiedere un periodo di utilizzo prolungato. I rischi dello sbiancamento fai-da-te includono: Danni ai denti e gengive: Un uso eccessivo dei prodotti sbiancanti o l’applicazione impropria possono causare danni allo smalto dentale o irritazione delle gengive. Rischio di sensibilità: L’uso eccessivo di trattamenti fai-da-te può causare sensibilità ai denti, in particolare a caldo, freddo o cibi zuccherati. Quando rivolgersi al dentista Se nonostante l’igiene orale e l’uso di prodotti sbiancanti da banco le macchie persistono, è il momento di consultare un dentista. Altri segnali che indicano la necessità di un trattamento professionale sono: Sensibilità dentale: Se i rimedi casalinghi provocano dolore o fastidio, è meglio rivolgersi a un professionista. Macchie persistenti: Le macchie che non vanno via nonostante l’uso di sbiancanti possono essere sintomo di un problema più serio. Problemi gengivali: Sanguinamento, irritazione o gonfiore delle gengive sono segnali che necessitano di un controllo odontoiatrico. Trattamento sbiancante professionale Il dentista può proporre diverse soluzioni per uno sbiancamento dentale efficace. Sbiancamento in poltrona Questa tecnica prevede l’applicazione di un gel sbiancante sui denti che viene attivato con una lampada o un laser. I risultati sono visibili già dopo la prima seduta, ed è particolarmente indicato per chi cerca un risultato rapido e duraturo. Sbiancamento domiciliare supervisionato Il dentista prepara delle mascherine personalizzate per il paziente, insieme a un gel sbiancante. Questo metodo è meno invasivo e più graduale, con un miglioramento dei denti visibile nel corso di alcune settimane. Consigli per mantenere i risultati Dopo il trattamento di sbiancamento, è fondamentale seguire alcune accortezze per mantenere i risultati: Igiene orale regolare: Spazzolare i denti almeno due volte al giorno e usare il filo interdentale. Evitare alimenti macchianti:
Ascesso gengivale: sintomi, cause e come curarlo

L’ascesso gengivale è una condizione dolorosa e piuttosto comune che si verifica quando si forma una raccolta di pus nelle gengive, solitamente causata da un’infezione batterica. Questo disturbo può apparire improvvisamente e spesso si accompagna a gonfiore, dolore e difficoltà a mangiare o parlare. In alcuni casi, un ascesso può portare a complicazioni più gravi se non trattato in tempo, influenzando negativamente la salute orale e generale. La causa principale di questa condizione è un’infezione batterica, che si sviluppa a causa di una scarsa igiene orale, ma può anche essere provocata da traumi o altre condizioni di salute sottostanti. È fondamentale riconoscere i sintomi dell’ascesso dentale e intervenire tempestivamente per evitare complicazioni. In questo articolo esploreremo i principali sintomi dell’ascesso, le cause comuni, i rimedi per ascesso, e quando è necessario rivolgersi a un dentista per una cura adeguata. Cos’è un ascesso gengivale? Un ascesso gengivale è una raccolta di pus che si forma all’interno dei tessuti gengivali a causa di un’infezione batterica. L’infezione può essere causata dalla proliferazione di batteri che si accumulano a causa della placca dentale, di una carie non trattata o di una ferita nelle gengive. L’ascesso si forma di solito vicino alla radice di un dente, ma può anche svilupparsi nelle gengive stesse o nei tessuti circostanti. L’ascesso è caratterizzato da gonfiore, rossore e dolore, che può diventare molto intenso. Se l’ascesso non viene trattato tempestivamente, può portare a infezioni più gravi che si diffondono nelle aree circostanti o, nei casi più estremi, al resto del corpo. Una volta che il pus si accumula, la pressione nelle gengive aumenta e può provocare un dolore lancinante, che potrebbe rendere difficile mangiare, bere o parlare. In casi più gravi, l’ascesso può anche essere accompagnato da febbre e un cattivo sapore in bocca. Il trattamento precoce è quindi cruciale per evitare che la situazione peggiori. Principali sintomi dell’ascesso gengivale I sintomi dell’ascesso gengivale possono variare a seconda della gravità dell’infezione, ma i seguenti segni sono tra i più comuni: Dolore intenso: Il dolore può essere costante e pulsante. Solitamente, peggiora durante la masticazione o quando si esercita pressione sulla zona infetta. Gonfiore e arrossamento: La gengiva intorno all’ascesso si presenta gonfia, arrossata e tesa al tatto. Può anche esserci una piccola protuberanza visibile nella zona dell’infezione. Sapore o odore sgradevole in bocca: L’infezione spesso provoca un sapore sgradevole o un cattivo odore in bocca, che è il risultato del pus presente nell’ascesso. Difficoltà a masticare o parlare: L’infiammazione può rendere difficile aprire completamente la bocca e muovere la mascella. Febbre e malessere generale: In alcuni casi, l’infezione può causare febbre, debolezza o malessere generale, segno che l’infezione si sta diffondendo. Alcuni pazienti possono non avvertire sintomi evidenti, specialmente nelle fasi iniziali di un ascesso. Tuttavia, anche in assenza di dolore, se si nota un gonfiore o un arrossamento della gengiva, è importante consultare un dentista per una valutazione. La diagnosi precoce consente di trattare l’infezione prima che si diffonda. Cause comuni dell’ascesso gengivale Le cause comuni di un ascesso dentale sono legate all’accumulo di batteri e alla mancanza di una buona igiene orale. Ecco alcune delle cause principali: Cattiva igiene orale: La causa principale di molte infezioni gengivali e degli ascessi è la scarsa igiene orale. Quando non si rimuove adeguatamente la placca batterica, essa può indurirsi e trasformarsi in tartaro, che irrita le gengive e può causare infezioni. Carie dentali non trattate: La carie dentale non curata può raggiungere la radice del dente e creare un ambiente ideale per i batteri, che possono poi diffondersi nelle gengive e causare un ascesso. Gengivite e parodontite: La gengivite è l’infiammazione delle gengive, causata da una placca batterica che si accumula lungo la linea gengivale. Se non trattata, può evolvere in parodontite, una forma più grave di malattia gengivale che può portare a un ascesso. Traumi alle gengive: Le ferite accidentali, come quelle causate da un colpo o da cibi o oggetti appuntiti, possono compromettere l’integrità della gengiva, favorendo lo sviluppo di un ascesso. Sistema immunitario compromesso: Le persone con un sistema immunitario indebolito a causa di malattie come il diabete o l’HIV sono più suscettibili alle infezioni orali, inclusi gli ascessi gengivali. La prevenzione è fondamentale per evitare che si sviluppi un ascesso. Una buona igiene orale quotidiana e controlli regolari dal dentista possono prevenire le principali cause di infezione. Rimedi casalinghi e cure professionali per l’ascesso gengivale Sebbene sia sempre consigliabile rivolgersi a un dentista per trattare un ascesso alle gengive, ci sono alcune cure casalinghe che possono aiutare a ridurre il dolore e l’infiammazione in attesa di un trattamento professionale. Rimedi casalinghi Sciacqui con acqua salata: Fare gargarismi con acqua salata tiepida può aiutare a ridurre l’infiammazione e a disinfettare l’area interessata. L’acqua salata è un antinfiammatorio naturale che aiuta a lenire il dolore e a prevenire l’aggravamento dell’infezione. Impacchi di ghiaccio: Applicare un impacco freddo sulla zona gonfia può ridurre il dolore e il gonfiore. Il ghiaccio restringe i vasi sanguigni e riduce l’infiammazione. Antidolorifici da banco: Farmaci come l’ibuprofene possono alleviare il dolore e ridurre l’infiammazione, ma dovrebbero essere usati solo come supporto temporaneo. Infine, per trattare efficacemente un ascesso e accelerare la guarigione, è fondamentale adottare alcuni rimedi per ascesso gengivale che possono aiutare a gestire i sintomi fino all’intervento del dentista. Tra questi, l’utilizzo di oli essenziali come l’olio di chiodi di garofano, che ha proprietà anestetiche, può offrire un sollievo temporaneo, ma non deve sostituire un trattamento professionale adeguato. Se desideri trovare una soluzione definitiva, una cura ascesso dentale dal dentista è la scelta migliore. Cure professionali Drenaggio dell’ascesso: Il dentista può decidere di drenare l’ascesso, rimuovendo il pus accumulato e alleviando la pressione. Questo è uno dei trattamenti più efficaci per ridurre il dolore e accelerare il recupero. Antibiotici: Se l’infezione è grave o si sta diffondendo, il dentista può prescrivere antibiotici per combattere i batteri e prevenire la diffusione dell’infezione. Trattamenti endodontici: Se l’ascesso è causato da una carie profonda che ha raggiunto la radice, potrebbe essere necessario un
Filo interdentale o scovolino? Ecco quale scegliere

La cura dei denti va ben oltre l’uso di un semplice spazzolino. Per garantire una salute orale ottimale, è fondamentale prendersi cura anche degli spazi tra i denti, dove lo spazzolino non arriva. Due degli strumenti più utilizzati per la pulizia interdentale sono il filo interdentale e lo scovolino dentale. Ogni strumento ha le proprie caratteristiche, vantaggi e svantaggi, e la scelta tra i due dipende dalle specifiche necessità di igiene orale di ciascun individuo. In questo articolo, esploreremo le caratteristiche principali del filo interdentale e dello scovolino, come usarli correttamente e in quali casi uno potrebbe essere preferibile rispetto all’altro. A cosa servono filo e scovolino Il filo interdentale e lo scovolino sono strumenti fondamentali nella cura del sorriso, in quanto aiutano a rimuovere i residui di cibo e la placca che si accumulano tra i denti e lungo la linea gengivale. Questi strumenti prevengono la formazione di carie e altre problematiche gengivali, che possono insorgere quando i batteri trovano rifugio in queste aree difficili da raggiungere con lo spazzolino. Filo interdentale: È un sottile filo di nylon o teflon che si inserisce tra i denti per rimuovere i residui di cibo e la placca batterica. Grazie alla sua flessibilità, il filo interdentale è adatto a spazi stretti tra i denti e permette una pulizia precisa lungo il contorno di ciascun dente. È particolarmente indicato per chi ha denti ravvicinati o denti che si adattano facilmente al filo. Scovolino dentale: Si tratta di una piccola spazzola con setole sottili e morbide, progettata per essere inserita tra i denti per rimuovere la placca. Gli scovolini sono disponibili in diverse dimensioni per adattarsi a spazi interdentali di larghezze diverse. A differenza del filo, che è più indicato per spazi stretti, lo scovolino è particolarmente utile per chi ha spazi interdentali più larghi o portatori di apparecchi ortodontici. Differenze principali Adattabilità agli spazi Il filo interdentale è ideale per spazi stretti, poiché può entrare facilmente tra i denti senza danneggiare lo smalto o irritare le gengive. È particolarmente utile per le persone che hanno denti molto vicini tra loro, dove lo scovolino potrebbe non riuscire a entrare. Inoltre, il filo permette una pulizia precisa lungo tutta la superficie laterale del dente, che è fondamentale per la rimozione della placca. Lo scovolino, invece, è migliore per spazi più ampi, come quelli tra i molari o nei pazienti che portano apparecchi ortodontici. La sua forma a spazzola consente una rimozione più efficace della placca in spazi più larghi e può essere facilmente manovrato, soprattutto nelle aree posteriori della bocca. Facilità d’uso Molte persone trovano più facile usare lo scovolino, poiché richiede meno manualità rispetto al filo interdentale. Lo scovolino può essere inserito e rimosso rapidamente, ed è particolarmente utile per chi ha difficoltà a manovrare il filo tra i denti posteriori. Il filo interdentale, invece, richiede maggiore coordinazione, soprattutto per chi ha denti stretti o difficili da raggiungere. Efficacia nella pulizia Entrambi gli strumenti sono efficaci nel rimuovere i residui di cibo e la placca. Tuttavia, mentre il filo interdentale è generalmente più preciso, lo scovolino è migliore per rimuovere la placca in maniera più ampia, specialmente in caso di spazi interdentali più grandi. La scelta dipende quindi dalle necessità individuali: se gli spazi sono molto stretti, il filo potrebbe essere più adatto; se sono più ampi, lo scovolino offre una pulizia più facile ed efficace. Come usare correttamente entrambi Per ottenere i migliori risultati e garantire una pulizia efficace, è importante utilizzare sia il filo interdentale che lo scovolino in modo corretto. Come usare il filo interdentale Taglia un pezzo di filo lungo circa 45 cm. Avvolgi le estremità attorno alle dita di entrambe le mani, lasciando circa 2-3 cm di filo libero tra le mani. Inserisci il filo delicatamente tra i denti, facendo attenzione a non danneggiare le gengive. Muovi il filo su e giù, seguendo la forma del dente, in modo da rimuovere la placca. Usa una sezione pulita del filo per ogni spazio interdentale. Come usare lo scovolino dentale Scegli la dimensione dello scovolino adatta per gli spazi interdentali (se non sei sicuro, chiedi consiglio al dentista). Inserisci lo scovolino delicatamente tra i denti, evitando di forzarlo. Muovi lo scovolino avanti e indietro per rimuovere i residui di cibo e la placca. Pulisci lo scovolino dopo ogni utilizzo per evitare l’accumulo di batteri. Quando preferire uno rispetto all’altro La scelta tra filo interdentale e scovolino dipende da diversi fattori, tra cui la forma della bocca e le esigenze di igiene orale. Filo interdentale: Se hai denti molto stretti, il filo interdentale potrebbe essere la scelta migliore per te. È ideale per rimuovere la placca e i residui di cibo tra denti che sono vicini, in quanto il filo si adatta facilmente agli spazi stretti. È anche la scelta ideale per una pulizia di precisione, specialmente nelle aree difficili da raggiungere come tra i denti anteriori. Scovolino dentale: Se hai spazi interdentali più larghi o se porti apparecchi ortodontici, lo scovolino è probabilmente più adatto. La sua forma a spazzola consente di pulire in modo più efficace in spazi ampi o in presenza di fili e brackets. È anche molto più facile da manovrare, soprattutto per chi ha difficoltà a usare il filo interdentale nei denti posteriori. Per ottenere la miglior pulizia interdentale, è importante scegliere lo strumento giusto in base alle proprie necessità e combinare l’uso di filo interdentale e scovolino, se necessario, per un’igiene orale ottimale. Prenota un consulto Prenota un consulto gratuito presso uno dei nostri centri Bludental Clinique per ricevere assistenza personalizzata dai nostri medici odontoiatri. Siamo qui per guidarti verso la soluzione più adatta alle tue esigenze, garantendo un approccio rispettoso delle tue necessità. Per maggiori informazioni e per fissare un appuntamento, chiama il nostro numero verde 800978497. Il nostro team è pronto ad offrirti il supporto necessario per migliorare la tua salute orale e il tuo benessere generale. Bludental si prende cura di te. Article Tags [post_tags] Share to Facebook Share to
Carie profonde: sintomi e trattamenti per salvare il dente

La carie dentale è uno dei problemi orali più comuni, ma quando si sviluppa in una forma profonda, può causare danni significativi al dente e richiedere interventi specialistici. Le carie profonde, o avanzate, si verificano quando il danno alla struttura dentale ha raggiunto gli strati più interni del dente, come la dentina e la polpa. Queste carie necessitano di trattamenti adeguati per prevenire complicazioni più gravi come infezioni o la perdita del dente. In questo articolo, esploreremo cosa si intende per carie profonda, come riconoscere i sintomi da non sottovalutare, i trattamenti disponibili, e quando è necessario ricorrere alla devitalizzazione. Inoltre, discuteremo l’importanza della prevenzione e dei controlli periodici per mantenere una buona salute orale. Cosa si intende per carie profonda Le carie si sviluppano in diverse fasi, iniziando con la demineralizzazione dello smalto dentale, che è la parte più esterna del dente. Se non trattata, la carie si estende progressivamente e può invadere la dentina, che è il secondo strato del dente. Quando una carie raggiunge la polpa, ovvero la parte centrale del dente che contiene nervi e vasi sanguigni, si parla di carie profonda o avanzata. In questa fase, la carie non è solo un problema estetico, ma una vera e propria minaccia per la salute del dente, in quanto può causare forti dolori, infezioni e, nei casi più gravi, la necessità di rimuovere il dente. La carie profonda si distingue per il suo avanzamento nella struttura dentale e la difficoltà nel trattamento, poiché implica la necessità di rimuovere una quantità maggiore di tessuti danneggiati. Se il dente non viene trattato in tempo, l’infezione può diffondersi alle ossa circostanti e causare complicazioni sistemiche. Sintomi da non sottovalutare I sintomi della carie profonda possono variare a seconda della gravità del danno. Nelle fasi iniziali, la carie può non essere facilmente visibile o causare dolore. Tuttavia, man mano che la carie si approfondisce e coinvolge la dentina o la polpa, i segni diventano più evidenti. Ecco alcuni dei sintomi più comuni delle carie profonde da non sottovalutare: Dolore persistente: Uno dei principali segnali di una carie profonda è il dolore ai denti, che può essere acuto o sordo. Il dolore tende a peggiorare quando si mangiano cibi caldi, freddi o dolci, o quando si mastica. Sensibilità ai cambiamenti di temperatura: Se noti una maggiore sensibilità ai cibi e bevande caldi o freddi, potrebbe essere un segno che la carie ha danneggiato la dentina e si sta avvicinando alla polpa. Gonfiore delle gengive: La presenza di gonfiore o arrossamento intorno al dente può indicare un’infezione, che si verifica quando la carie ha raggiunto la polpa e ha causato un ascesso dentale. Alitosi (alito cattivo): Un alito cattivo persistente può essere causato dalla presenza di batteri nelle cavità causate dalla carie profonda. Macchie scure o visibili sul dente: Se noti delle macchie scure o cavità evidenti, è un chiaro segno che la carie ha danneggiato il dente in modo significativo. Se avverti uno di questi sintomi, è fondamentale consultare un dentista per una diagnosi tempestiva e un trattamento adeguato. Carie profonde trattamento Carie profonde trattamento: ne esistono diversi per curare le carie profonde, a seconda della gravità e della localizzazione del danno. La cura carie avanzata dipende dalla fase in cui si trova il dente e dalla possibilità di conservare la sua struttura naturale. Otturazioni dentali Se la carie non ha danneggiato troppo il dente, è possibile rimuovere la parte infetta e riempirla con un materiale di otturazione. Questo trattamento è indicato per carie meno gravi, ma potrebbe non essere sufficiente per le carie profonde che hanno raggiunto la dentina. Trattamenti con materiali compositi I materiali compositi, che imitano il colore naturale dei denti, vengono utilizzati per le otturazioni. Questi materiali sono particolarmente utili per le carie superficiali o moderate, ma se la carie ha intaccato profondamente il dente, è necessaria una soluzione più robusta. Corone dentali In caso di carie estese, quando il dente è gravemente compromesso, una corona dentale può essere utilizzata per coprire e rinforzare il dente. Le corone sono realizzate su misura per adattarsi perfettamente alla forma e alla dimensione del dente trattato, ripristinando sia la funzionalità che l’estetica. Devitalizzazione (Trattamento canalare) Quando la carie raggiunge la polpa dentale, il trattamento della carie profonda di solito richiede un intervento più complesso: la devitalizzazione. Durante questo trattamento, il dentista rimuove il nervo danneggiato e pulisce il canale radicolare. La cavità viene poi riempita con un materiale sigillante. La devitalizzazione è necessaria per prevenire l’infezione e per salvare il dente. Estrazione del dente Se il danno al dente è troppo grave e non può essere recuperato con otturazioni o coronamenti, l’estrazione potrebbe essere l’unica soluzione. Sebbene l’estrazione del dente sia l’ultima risorsa, è talvolta necessaria per prevenire la diffusione dell’infezione. Il trattamento carie estesa dipende dalla gravità della lesione e dalla capacità di conservare la struttura naturale del dente. Mentre in caso di carie superficiali o moderate, trattamenti come le otturazioni o l’uso di materiali compositi possono essere sufficienti, la cura carie avanzata richiede soluzioni più robuste come le corone dentali o la devitalizzazione. È fondamentale intervenire tempestivamente per evitare che l’infezione prosegua e comprometta ulteriormente la salute del dente, con il rischio di dover ricorrere all’estrazione. La prevenzione, quindi, è sempre la chiave: mantenere una buona igiene orale, effettuare controlli periodici dal dentista e adottare abitudini alimentari sane può ridurre notevolmente il rischio di carie profonde e le complicazioni ad esse legate. Se noti sintomi di carie profonda, non esitare a rivolgerti al tuo dentista per un trattamento adeguato, in modo da salvaguardare la salute del tuo sorriso. Quando si ricorre alla devitalizzazione La devitalizzazione, o trattamento canalare, è uno dei principali trattamenti per la cura delle carie profonde. Si rende necessaria quando la carie ha raggiunto la polpa del dente, causando infiammazione o infezione. Il trattamento consiste nel rimuovere la polpa dentale danneggiata, pulire i canali radicolari e sigillare l’area per prevenire ulteriori infezioni. La devitalizzazione permette di salvare il dente, evitando l’estrazione. I sintomi che
Le buone abitudini per una salute orale ottimale

La salute orale va oltre l’aspetto estetico: è un elemento fondamentale per il benessere complessivo dell’organismo. Una buona salute orale non si limita a garantire una masticazione efficace e un sorriso armonioso, ma gioca anche un ruolo cruciale nella prevenzione di disturbi sistemici che possono compromettere il benessere generale. Studi scientifici hanno evidenziato il legame tra malattie del cavo orale, come carie e parodontite, e patologie croniche quali diabete, problemi cardiovascolari e infezioni dell’apparato respiratorio. Curare l’igiene della bocca non è solo una questione estetica, ma una scelta fondamentale per preservare la salute complessiva. Le buone abitudini per una salute orale ottimale non si limitano a lavarsi i denti due volte al giorno, ma includono un approccio globale che coinvolge igiene, dieta, prevenzione e regolari visite dal dentista. Ogni gesto quotidiano, come scegliere i giusti alimenti o utilizzare tecniche di pulizia adeguate, contribuisce a preservare la salute di denti e gengive. In questo articolo esploreremo le pratiche essenziali e le strategie più efficaci per proteggere il sorriso e mantenere il benessere orale per tutta la vita. Pratiche quotidiane per un’igiene orale ottimale Una corretta routine quotidiana di igiene orale è il primo passo per mantenere denti e gengive sani. Seguire queste pratiche regolarmente può prevenire molte delle patologie più comuni. Spazzolare i denti con regolarità Lavare i denti almeno due volte al giorno, mattina e sera, è fondamentale per rimuovere la placca batterica e prevenire la formazione di carie e tartaro. È importante scegliere uno spazzolino adeguato, preferibilmente elettrico e con setole morbide, e utilizzare una tecnica di spazzolamento corretta. Movimenti circolari o verticali, evitando di spazzolare con forza, aiutano a proteggere lo smalto e a raggiungere ogni angolo della bocca. Uso del filo interdentale e degli scovolini Il filo interdentale e gli scovolini sono strumenti indispensabili per eliminare i residui di cibo e la placca che si accumulano negli spazi tra i denti. Questa pratica, da svolgere almeno una volta al giorno, è cruciale per prevenire carie interdentali e infiammazioni gengivali. Collutorio: un alleato contro i batteri Integrare il collutorio nella routine quotidiana contribuisce a ridurre la proliferazione batterica, a rinfrescare l’alito e a proteggere le gengive. Scegliere un collutorio specifico per le proprie esigenze, ad esempio per gengive sensibili o con aggiunta di fluoro, può potenziare ulteriormente i benefici. Pulizia della lingua La lingua è spesso dimenticata durante la pulizia orale, ma è un luogo in cui si accumulano batteri responsabili dell’alitosi. Utilizzare uno spazzolino o un pulisci-lingua per rimuovere i residui dalla superficie della lingua è un’abitudine importante per mantenere una bocca fresca e pulita. Idratazione e protezione Bere acqua durante la giornata stimola la produzione di saliva, un elemento naturale che protegge i denti neutralizzando gli acidi e favorendo la remineralizzazione dello smalto. Una buona idratazione è particolarmente importante per chi soffre di xerostomia (secchezza della bocca), una condizione che aumenta il rischio di carie. Alimenti amici dei denti La dieta svolge un ruolo fondamentale nella salute orale. Alcuni alimenti non solo evitano danni ai denti, ma contribuiscono attivamente alla loro protezione e alla prevenzione di carie e altre patologie. Frutta e verdura croccante: Alimenti come mele, carote e sedano stimolano la produzione di saliva e aiutano a rimuovere i residui di cibo dai denti durante la masticazione. Inoltre, la loro consistenza fibrosa contribuisce a pulire meccanicamente le superfici dentali. Latticini e alimenti ricchi di calcio: Latte, yogurt e formaggi sono ricchi di calcio, un minerale essenziale per rafforzare lo smalto e mantenere i denti sani. Consumare questi alimenti dopo i pasti aiuta a neutralizzare gli acidi prodotti dai batteri. Alimenti ricchi di fluoro: Cibi come pesce, spinaci e tè verde contengono fluoro, che contribuisce a rinforzare lo smalto dentale e a prevenire la carie. Il tè verde, inoltre, possiede proprietà antibatteriche che proteggono le gengive. Noci e semi: Mandorle, noci e semi di chia sono ricchi di calcio, fosforo e altre sostanze nutritive benefiche per i denti. Inoltre, promuovono una masticazione prolungata, che stimola la produzione di saliva e aiuta a mantenere la bocca pulita. Acqua: Bere molta acqua, anche fluorata, aiuta a proteggere i denti e a mantenere l’equilibrio del pH nella bocca. Risciacquare la bocca con acqua dopo i pasti è un’abitudine semplice ma efficace per ridurre l’accumulo di placca. Abitudini dannose da evitare Per preservare la salute orale, è fondamentale evitare comportamenti che possono danneggiare denti e gengive, anche in modo irreversibile. Una delle principali cause di problemi dentali è il consumo eccessivo di zuccheri. Gli alimenti dolci, le bevande gassate e i succhi industriali sono il nutrimento ideale per i batteri presenti nella bocca, che trasformano gli zuccheri in acidi corrosivi per lo smalto dentale. Questo processo, noto come demineralizzazione, è il primo passo verso la formazione di carie. Limitare il consumo di questi alimenti e preferire alternative più sane, come frutta fresca o snack a basso contenuto di zuccheri, è una scelta cruciale per la salute dei denti. Un altro nemico della salute orale è il fumo. Oltre a causare antiestetiche macchie sui denti, il fumo è un fattore di rischio significativo per malattie gengivali e cancro orale. Anche l’alcol può avere effetti negativi, provocando secchezza della bocca, alterazioni del pH e aumentando la vulnerabilità dello smalto dentale. Ridurre o eliminare queste abitudini è essenziale non solo per i denti, ma per la salute generale. Comportamenti apparentemente innocui, come mordere penne, ghiaccio o altri oggetti duri, possono causare microfratture nello smalto o addirittura scheggiare i denti. Queste abitudini andrebbero sostituite con pratiche più sicure per evitare danni strutturali ai denti. Infine, trascurare l’igiene orale serale è uno degli errori più comuni. Non lavarsi i denti prima di dormire permette alla placca di accumularsi indisturbata per ore, aumentando il rischio di carie, infiammazioni gengivali e alitosi. Integrare queste buone pratiche nella routine quotidiana è fondamentale per mantenere una bocca sana e protetta. Ruolo del dentista nella prevenzione Anche con una routine di igiene orale impeccabile, il ruolo del dentista rimane indispensabile per mantenere una salute orale ottimale. Le visite
