Cura dei denti dei bambini: consigli per i genitori

Prendersi cura della salute dentale dei bambini è fondamentale per garantire uno sviluppo sano della bocca e per prevenire problemi futuri. Molti genitori sottovalutano l’importanza della cura dei denti da latte, pensando che essendo temporanei non necessitino di particolari attenzioni. In realtà, una buona igiene orale sin dalla prima infanzia aiuta a prevenire carie, infezioni e malocclusioni, oltre a favorire una crescita corretta della dentatura permanente. Questo articolo fornirà consigli pratici su quando iniziare la cura dei denti nei bambini, quali sono gli errori più comuni da evitare e come scegliere il miglior dentista pediatrico. Quando iniziare a curare i denti dei bambini Molti genitori si chiedono quando sia il momento giusto per iniziare a prendersi cura della salute orale dei propri figli. La risposta è: molto prima di quanto si pensi. L’igiene orale dovrebbe iniziare già nei primi mesi di vita, prima ancora che spuntino i primi dentini. Dopo la poppata, è utile pulire delicatamente le gengive del neonato con una garza umida o con un dito di gomma apposito per neonati. Questo aiuta a rimuovere eventuali residui di latte e a mantenere un ambiente sano nella bocca. Quando spunta il primo dentino, solitamente intorno ai sei mesi di vita, è consigliabile iniziare a utilizzare uno spazzolino morbido con una piccolissima quantità di dentifricio al fluoro (inferiore a un chicco di riso). Man mano che il bambino cresce e la dentatura si sviluppa, si può aumentare leggermente la quantità di dentifricio, insegnandogli a non ingoiarlo. Un altro aspetto fondamentale è la prima visita dal dentista, che dovrebbe avvenire intorno al primo anno di età o comunque entro i primi due anni di vita. Questo aiuta non solo a individuare eventuali problemi in fase precoce, ma anche a instaurare un rapporto positivo con il dentista, riducendo la possibilità di sviluppare paure o ansie legate alle visite odontoiatriche. Gli errori più comuni nell’igiene dentale infantile Nonostante le buone intenzioni, molti genitori commettono errori nell’igiene orale dei propri figli. Alcuni di questi errori possono compromettere la salute dentale e favorire l’insorgenza di carie e altri problemi. Trascurare la pulizia dei primi dentiniMolti pensano che i denti da latte non necessitino di particolari attenzioni perché destinati a cadere. Tuttavia, le carie nei denti da latte possono causare dolore, infezioni e influenzare la corretta crescita dei denti permanenti. Lasciare il biberon o l’allattamento prolungato prima di dormireIl cosiddetto “baby bottle decay”, ovvero la carie da biberon, è una condizione comune nei bambini piccoli. Questa si verifica quando il bambino si addormenta con il biberon contenente latte, succhi di frutta o altre bevande zuccherate, poiché i liquidi ristagnano sulla superficie dei denti favorendo la proliferazione batterica. Utilizzare troppo dentifricio o nessunoL’uso del fluoro è essenziale per prevenire la carie, ma un eccesso può causare fluorosi dentale, una condizione che provoca macchie bianche sui denti. È importante seguire le indicazioni pediatriche sulla quantità di dentifricio da utilizzare. Non controllare l’uso dello spazzolinoMolti bambini iniziano a lavarsi i denti da soli troppo presto, ma non hanno ancora la coordinazione necessaria per farlo in modo efficace. I genitori dovrebbero supervisionare lo spazzolamento fino almeno ai 7-8 anni, assicurandosi che i denti vengano puliti accuratamente. Evitare il dentista finché non si presenta un problemaAspettare che compaiano dolore o carie per portare il bambino dal dentista è un errore comune. Le visite preventive aiutano a evitare problematiche serie e a familiarizzare il bambino con l’ambiente odontoiatrico. Come scegliere il dentista per bambini Scegliere un dentista pediatrico adatto è fondamentale per far vivere al bambino un’esperienza positiva e per garantirgli le migliori cure possibili. Non tutti i dentisti sono specializzati nella cura dei bambini, quindi è importante trovare uno studio che abbia esperienza specifica nell’odontoiatria infantile. Un buon dentista per bambini dovrebbe avere un approccio accogliente e rassicurante, in grado di mettere a proprio agio il piccolo paziente. L’ambiente dello studio gioca un ruolo importante: uno spazio colorato, con giochi e strumenti adeguati ai bambini, può contribuire a rendere l’esperienza meno stressante. Anche la comunicazione è un aspetto essenziale: il dentista deve essere in grado di spiegare le procedure in modo semplice e comprensibile, coinvolgendo il bambino e rendendolo parte attiva della visita. Utilizzare un linguaggio positivo e non minaccioso aiuta a ridurre l’ansia e a far percepire la visita come un evento normale e non spaventoso. Infine, è consigliabile scegliere un dentista che offra un approccio preventivo, dando consigli personalizzati su igiene orale, alimentazione e abitudini corrette per la salute dentale del bambino. Un professionista che collabora con i genitori e li guida nel prendersi cura della bocca dei loro figli sarà un prezioso alleato nella prevenzione dei problemi dentali. L’importanza di una buona igiene orale fin da piccoli Abituare i bambini a prendersi cura dei propri denti sin dalla prima infanzia è un investimento per la loro salute futura. La prevenzione è la chiave per evitare cure invasive e fastidiose in età adulta. Per questo motivo, è essenziale educare i più piccoli all’igiene orale con metodi divertenti e coinvolgenti. Strumenti come spazzolini colorati, timer per il tempo di spazzolamento e app educative possono trasformare la pulizia dei denti in un momento di gioco. Coinvolgere i bambini nella scelta dello spazzolino o del dentifricio può aiutarli a sentirsi più motivati a seguire una routine di igiene quotidiana. Anche l’alimentazione gioca un ruolo cruciale: una dieta povera di zuccheri e ricca di frutta, verdura e latticini aiuta a rafforzare i denti e a prevenire la carie. Evitare il consumo eccessivo di bevande zuccherate e snack industriali riduce il rischio di problemi dentali sin dalla tenera età. Infine, l’esempio dei genitori è fondamentale: se il bambino vede mamma e papà prendersi cura della propria igiene orale con costanza, sarà più propenso a imitarli e ad adottare le stesse abitudini. Prenota un consulto Prenota un consulto gratuito presso uno dei nostri centri Bludental Clinique per ricevere assistenza personalizzata dai nostri medici odontoiatri. Siamo qui per guidarti verso la soluzione più adatta alle tue esigenze, garantendo un approccio rispettoso delle tue necessità. Per
Prevenzione dentale: i miti da sfatare

La prevenzione dentale è la pietra angolare per garantire una salute orale ottimale e prevenire una serie di problematiche che, se trascurate, possono evolvere in condizioni più gravi e costose da trattare. Una corretta prevenzione non si limita a mantenere i denti liberi dalla carie, ma svolge un ruolo essenziale nel preservare l’integrità delle gengive, prevenire infezioni e garantire un equilibrio nella flora batterica orale. Tuttavia, nonostante i progressi dell’odontoiatria e la maggiore accessibilità alle informazioni, molti miti e concezioni errate continuano a influenzare negativamente le pratiche quotidiane di igiene orale. Questi falsi miti non solo contribuiscono a consolidare abitudini sbagliate, ma spesso scoraggiano anche l’adozione di misure preventive adeguate. Dalle credenze secondo cui lo spazzolamento aggressivo garantisce una pulizia migliore, alla convinzione che i controlli dentistici siano superflui in assenza di dolore, le idee sbagliate possono causare danni a lungo termine, compromettendo la salute dei denti e delle gengive. La prevenzione dentale non riguarda solo la rimozione della placca o la scelta del dentifricio giusto, ma include un insieme di comportamenti consapevoli, visite regolari dal dentista e una comprensione accurata delle pratiche corrette. In questo articolo, faremo luce su alcune delle idee più diffuse, spiegando perché è essenziale superare questi miti e offrendo suggerimenti concreti per migliorare la propria routine di igiene orale, evitando errori comuni e preservando il benessere della bocca nel tempo. Perché la prevenzione è fondamentale La prevenzione dentale non si limita a evitare carie e problemi gengivali: rappresenta una chiave per preservare il benessere generale. Numerosi studi hanno dimostrato che una buona salute orale è strettamente legata alla salute sistemica, contribuendo a ridurre il rischio di malattie cardiovascolari, diabete e infezioni respiratorie. Attraverso controlli regolari dal dentista, una corretta igiene orale e uno stile di vita sano, è possibile individuare precocemente problemi come carie, gengiviti o malocclusioni, evitando trattamenti invasivi e costosi. Purtroppo, molti sottovalutano l’importanza della prevenzione, credendo erroneamente che una visita dal dentista sia necessaria solo in presenza di dolore o problemi evidenti. In realtà, mantenere controlli regolari è essenziale per rimuovere il tartaro, rilevare segni iniziali di malattie orali e ricevere indicazioni personalizzate per migliorare la propria routine di igiene. I falsi miti più comuni sulla salute orale Uno degli ostacoli principali alla prevenzione dentale è rappresentato dalla diffusione di falsi miti. Ecco alcune delle convinzioni errate più diffuse e perché sono sbagliate: “Se i denti non fanno male, sono sani”Questo è forse il mito più pericoloso. Molte patologie dentali, come la carie iniziale o le malattie gengivali, possono essere asintomatiche nelle fasi iniziali. Solo una visita dal dentista può individuare questi problemi in tempo. “Lo spazzolamento forte pulisce meglio”Spazzolare con forza non significa rimuovere più placca, ma può danneggiare lo smalto e irritare le gengive. È importante utilizzare uno spazzolino con setole morbide e seguire una tecnica corretta. “Lo zucchero è l’unico responsabile delle carie”Sebbene lo zucchero contribuisca alla formazione di carie, è l’accumulo di placca batterica a rappresentare il vero problema. Una scarsa igiene orale è il principale fattore di rischio. “I collutori sostituiscono lo spazzolino”Nessun collutorio può sostituire lo spazzolamento e l’uso del filo interdentale. Questi strumenti sono complementari, non sostitutivi. “I denti da latte non hanno bisogno di cure”Anche i denti decidui possono sviluppare carie, che possono influire sulla crescita e sulla salute dei denti permanenti. È essenziale curarli adeguatamente. “Il sanguinamento delle gengive è normale”Le gengive che sanguinano sono spesso un segno di gengivite o parodontite. Ignorare questo sintomo può portare a problemi più seri, come la perdita dei denti. Come adottare buone abitudini dentali Per sfatare i miti e prevenire gli errori comuni nell’igiene orale, è fondamentale seguire una routine quotidiana efficace e fare scelte consapevoli: Spazzolamento corretto: Lavare i denti almeno due volte al giorno per due minuti, utilizzando uno spazzolino adatto e un dentifricio al fluoro. Non dimenticare di inclinare lo spazzolino a 45° rispetto alle gengive per rimuovere la placca. Filo interdentale e scovolini: L’uso del filo interdentale è indispensabile per pulire le aree difficili da raggiungere con lo spazzolino, prevenendo l’accumulo di placca tra i denti. Alimentazione equilibrata: Consumare alimenti ricchi di calcio, come latticini, e fibre, come frutta e verdura croccante, aiuta a rinforzare i denti e stimola la produzione di saliva, che neutralizza gli acidi. Controlli regolari: Prenotare una visita dentistica almeno due volte l’anno permette di monitorare la salute orale e affrontare tempestivamente eventuali problemi. Limitare abitudini dannose: Evitare fumo, consumo eccessivo di alcol e snack zuccherati riduce il rischio di malattie gengivali e carie. Prenota un consulto Prenota un consulto gratuito presso uno dei nostri centri Bludental Clinique per ricevere assistenza personalizzata dai nostri medici odontoiatri. Siamo qui per guidarti verso la soluzione più adatta alle tue esigenze, garantendo un approccio rispettoso delle tue necessità. Per maggiori informazioni e per fissare un appuntamento, chiama il nostro numero verde 800978497. Il nostro team è pronto ad offrirti il supporto necessario per migliorare la tua salute orale e il tuo benessere generale. Bludental si prende cura di te. Article Tags [post_tags] Share to Facebook Share to LinkedIn Temi Gnatologia I dentisti consigliano medicina estetica News Novità dal mondo Odontoiatria Odontoiatria Conservativa Odontoiatria estetica Ortodonzia Ortodonzia estetica pagina centri Parodontologia Progetti solidali Salute orale Senza categoria Tecnologie Trattamenti Articoli più letti Tag popolari alimentazione allineatori dentali apparecchi dentali apparecchio dentale apparecchio per i denti apparecchio trasparente ascesso Bambini Blu bruxismo bruxismo rimedi bruxismo sintomi Carie carie dentali chewingum Denti denti bianchi denti sani dentina dentista dentofobia dentofobiaù destista diabete faccette faccette ai denti faccette dentali falsi miti Igiene orale Impiantologia implantologia impronta denti impronta denti digitale Leggi tutti lingua mascherine trasparenti denti medicina estetica metodi naturali odontofobia Odontoiatria odontoiatria pediatrica parodontite parodontite cos’è parodontite cura parodontite sintomi prevenzione protesi protesi fissa protesi mobile pulizia dei denti pulizia denti salute dentale salute denti salute orale Sbiancamento sbiancamento denti sbiancare i denti scanner intraorale smalto sole tartaro e placca veneers vitamina D xilitolo
Carie avanzata: trattamenti disponibili

La carie dentale è una delle patologie più diffuse al mondo, capace di compromettere non solo la salute orale, ma anche il benessere generale di chi ne soffre. Quando la carie non viene trattata tempestivamente, può evolversi in una forma avanzata, penetrando negli strati più profondi del dente e causando dolori intensi, infezioni e, nei casi più gravi, la perdita del dente. Questa condizione richiede interventi mirati e tempestivi per preservare la funzionalità del cavo orale e prevenire complicazioni più gravi. Una carie avanzata non è un problema che si risolve da solo: ignorare i segnali, come dolore persistente, sensibilità e gonfiore, può portare a un peggioramento rapido della situazione. Fortunatamente, l’odontoiatria moderna offre una vasta gamma di trattamenti efficaci, in grado di rispondere a diverse esigenze e gradi di gravità. Dai trattamenti endodontici, come la devitalizzazione, agli interventi di ricostruzione con corone o intarsi, fino alle estrazioni dentali nei casi più complessi, le soluzioni disponibili permettono di salvaguardare la salute orale anche in presenza di danni significativi. In questo articolo esploreremo i trattamenti disponibili per affrontare una carie avanzata, analizzando le opzioni terapeutiche più comuni, le tecnologie innovative e i fattori da considerare nella scelta del percorso migliore. Comprendere le possibilità di trattamento è essenziale per prendere decisioni consapevoli e assicurarsi il miglior risultato possibile, preservando non solo la salute del dente, ma anche quella dell’intero cavo orale. Cause principali delle carie Le carie dentali si sviluppano a causa di un complesso insieme di fattori che coinvolgono batteri orali, abitudini alimentari, igiene orale e predisposizioni individuali. Comprendere le cause alla base di questa patologia è essenziale per prevenirla efficacemente e intervenire tempestivamente. Le principali cause delle carie includono: Placca batterica e batteri cariogeni: La placca è un biofilm composto da batteri, saliva, residui alimentari e sostanze prodotte dai batteri stessi. Quando non viene rimossa regolarmente attraverso una corretta igiene orale, la placca si accumula sulla superficie dei denti. Alcuni batteri presenti nella placca, come lo Streptococcus mutans e il Lactobacillus, sono particolarmente cariogeni. Essi metabolizzano gli zuccheri ingeriti e producono acidi che attaccano lo smalto dentale, avviando il processo di demineralizzazione. Alimentazione ricca di zuccheri e carboidrati: Il consumo frequente di alimenti ricchi di zuccheri semplici e carboidrati raffinati favorisce la crescita dei batteri cariogeni. Bevande zuccherate, dolci, snack e alimenti trasformati aumentano l’acidità nella bocca, creando un ambiente ideale per lo sviluppo della carie. Anche i cibi appiccicosi o viscosi, come caramelle e frutta secca zuccherata, sono particolarmente problematici perché tendono a rimanere a lungo sui denti. Scarsa igiene orale: Una pulizia dentale inadeguata o poco frequente permette alla placca di accumularsi e agli acidi prodotti dai batteri di danneggiare lo smalto. L’assenza di abitudini come l’uso del filo interdentale o di collutori può lasciare residui di cibo e batteri negli spazi interdentali, dove le carie tendono a svilupparsi con maggiore facilità. Ridotta produzione di saliva (xerostomia): La saliva svolge un ruolo fondamentale nella protezione dei denti, poiché aiuta a neutralizzare gli acidi, rimuovere i residui alimentari e favorire la remineralizzazione dello smalto grazie ai minerali presenti in essa. La riduzione della produzione salivare, nota come xerostomia, può essere causata da farmaci, stress, disidratazione, terapie mediche (come la radioterapia) o condizioni sistemiche, aumentando significativamente il rischio di carie. Predisposizione genetica e fattori individuali: La struttura dentale e la composizione della saliva variano da individuo a individuo, influenzando la suscettibilità alle carie. Ad esempio, denti con solchi profondi o smalto più sottile sono più difficili da pulire e più vulnerabili all’attacco acido. Anche fattori genetici legati alla composizione della saliva o alla flora batterica orale possono incidere sul rischio di sviluppare carie. Cambiamenti ormonali: Gli sbalzi ormonali durante la gravidanza, la pubertà o la menopausa possono influire sulla salute orale, aumentando la sensibilità delle gengive e alterando il pH della bocca. Questo ambiente favorevole può facilitare la formazione di carie se non accompagnato da una maggiore attenzione all’igiene orale. Uso scorretto di dispositivi dentali: Protesi, apparecchi ortodontici o restauri dentali mal posizionati possono intrappolare placca e residui alimentari, creando zone difficili da raggiungere con lo spazzolino o il filo interdentale. Questo aumenta il rischio di carie in quelle aree specifiche. Consumo eccessivo di alcol e fumo: Alcol e tabacco non solo alterano la composizione della saliva, ma riducono anche la capacità della bocca di difendersi dagli attacchi batterici. Il fumo, in particolare, è associato a un aumento delle infezioni orali e al rischio di carie. L’interazione tra questi fattori determina il rischio individuale di sviluppare carie. La prevenzione, quindi, si basa su una combinazione di buone abitudini quotidiane, come una corretta igiene orale, un’alimentazione equilibrata e regolari controlli dal dentista per monitorare la salute orale e intervenire precocemente. Tipi di trattamenti per le carie Il trattamento delle carie varia in base alla gravità della condizione e alla profondità del danno causato dalla lesione cariosa. Identificare e intervenire tempestivamente consente di limitare i danni e preservare la salute del dente. Esistono diversi approcci terapeutici, che spaziano dalle tecniche conservative a interventi più complessi per i casi avanzati. Otturazioni dentali Le otturazioni rappresentano il trattamento più comune per le carie in fase iniziale o moderata. Dopo aver rimosso la parte danneggiata del dente, il dentista riempie la cavità con materiali specifici come compositi in resina, amalgama o ceramica. I compositi in resina, grazie al loro colore naturale, sono particolarmente indicati per i denti anteriori e garantiscono un risultato estetico eccellente. Intarsi e onlay Quando il danno è troppo esteso per essere trattato con una semplice otturazione, ma non ancora tale da richiedere una corona completa, gli intarsi e gli onlay rappresentano una soluzione efficace. Questi restauri parziali, realizzati in laboratorio, vengono incollati al dente danneggiato per ripristinarne forma, funzionalità ed estetica. Trattamento endodontico (devitalizzazione) Se la carie raggiunge la polpa dentale, causando infezione o infiammazione, è necessario ricorrere a un trattamento endodontico. Durante la devitalizzazione, il dentista rimuove la polpa infetta, disinfetta i canali radicolari e li sigilla con materiali specifici. Successivamente, il dente viene ricostruito con una corona o
Fluoroprofilassi: Protezione per bambini e adulti

La fluoroprofilassi rappresenta una delle pratiche più consolidate e studiate nel campo della prevenzione dentale, dimostrando un’efficacia significativa nel ridurre l’incidenza delle carie. Questa tecnica si basa sull’utilizzo del fluoro, un minerale naturale che agisce rinforzando lo smalto dentale e rendendolo più resistente agli attacchi acidi prodotti dai batteri presenti nella placca. La sua azione protettiva è duplice: da un lato promuove la remineralizzazione dei denti, riparando i primi segni di demineralizzazione, e dall’altro inibisce il metabolismo batterico, limitando la produzione di acidi. Per i bambini, la fluoroprofilassi svolge un ruolo fondamentale durante lo sviluppo dei denti, proteggendoli sin dalla loro formazione e garantendo una maggiore resistenza agli agenti cariogeni. Nei soggetti adulti, invece, il fluoro aiuta a mantenere la salute orale, contrastando la formazione di nuove carie e prevenendo la progressione di lesioni già esistenti, specialmente in presenza di problemi come la recessione gengivale che espone le radici dentali. Tuttavia, come ogni trattamento, la fluoroprofilassi richiede un utilizzo consapevole. Sebbene sia generalmente sicura ed efficace, un’eccessiva esposizione al fluoro, soprattutto nei bambini, può portare a condizioni come la fluorosi dentale, caratterizzata da macchie bianche o striature sullo smalto. Per questo motivo, è essenziale seguire le indicazioni di un professionista odontoiatrico, che saprà personalizzare il trattamento in base alle necessità del paziente. La fluoroprofilassi è, quindi, una strategia preventiva indispensabile sia per i bambini che per gli adulti, offrendo una protezione a lungo termine contro le carie e contribuendo a preservare la salute e l’estetica del sorriso. Una corretta informazione e l’adozione di dosaggi adeguati permettono di massimizzare i benefici minimizzando i rischi associati. Cos’è la fluoroprofilassi? La fluoroprofilassi è una tecnica preventiva che sfrutta le proprietà del fluoro, un minerale naturale, per proteggere i denti dalle carie e rafforzare la struttura dello smalto. Questo approccio è largamente utilizzato sia per prevenire la comparsa di nuove carie, sia per rallentare o arrestare la progressione di quelle già in fase iniziale. Il fluoro agisce principalmente in due modi: promuovendo la remineralizzazione dei denti e riducendo l’attività dei batteri responsabili della produzione di acidi. Esistono due modalità principali di somministrazione del fluoro: Fluoro tipicoIl fluoro topico è applicato direttamente sulla superficie dei denti e offre una protezione immediata. Questo può avvenire attraverso: Dentifrici e collutori fluorati: Sono prodotti di uso quotidiano che forniscono una dose costante di fluoro per rinforzare lo smalto e combattere la placca. Gel e vernici fluorate: Applicati dal dentista durante le visite di controllo, questi trattamenti professionali garantiscono un’azione intensiva, particolarmente utile per soggetti ad alto rischio di carie. Trattamenti con schiume o mascherine: Utilizzati in ambito odontoiatrico, prevedono l’applicazione di fluoro ad alta concentrazione per un’azione mirata. Il fluoro topico è efficace su tutte le fasce d’età, contribuendo a riparare le micro lesioni dello smalto e prevenendo la demineralizzazione causata dagli acidi prodotti dai batteri. FLUORO SISTEMICOIl fluoro sistemico viene assunto per via orale e agisce durante la formazione dei denti prima della loro eruzione. Le fonti principali di fluoro sistemico includono: Acqua fluorata: In molte aree del mondo, l’acqua potabile è arricchita con fluoro per garantire una protezione diffusa. Integratori fluorati: Solitamente prescritti dal dentista o dal pediatra, sono particolarmente indicati per i bambini che vivono in aree prive di acqua fluorata. Alimenti ricchi di fluoro: Alcuni cibi, come pesce e tè, contengono quantità naturali di fluoro che contribuiscono alla mineralizzazione dentale. Il fluoro sistemico si integra nei denti in formazione, rendendoli più resistenti agli attacchi acidi una volta erotti. Tuttavia, il suo uso deve essere monitorato per evitare un’eccessiva esposizione, che potrebbe causare fluorosi dentale. Quando è raccomandata la fluoroprofilassi? La fluoroprofilassi è particolarmente indicata durante l’infanzia, un periodo in cui i denti sono più vulnerabili alle carie. La mineralizzazione dentale che avviene grazie al fluoro sistemico durante la crescita fornisce una protezione duratura. Tuttavia, anche gli adulti possono beneficiare della fluoroprofilassi, soprattutto in situazioni come: Carie ricorrenti: Pazienti con una predisposizione elevata a sviluppare carie possono trarre grande beneficio dall’uso di trattamenti al fluoro. Recessione gengivale: L’esposizione delle radici dentali aumenta il rischio di carie radicolari, contro le quali il fluoro è particolarmente efficace. Secchezza della bocca (xerostomia): Condizione che riduce la capacità protettiva della saliva, aumentando il rischio di carie. Grazie alla sua efficacia comprovata, la fluoroprofilassi è una componente essenziale nella cura preventiva della salute orale, adattabile a pazienti di tutte le età. Benefici La fluoroprofilassi è una delle strategie più efficaci nella prevenzione delle carie, grazie a una combinazione di effetti positivi che migliorano la salute orale e generale. Uno dei principali benefici è il rafforzamento dello smalto dentale. Il fluoro, infatti, favorisce la remineralizzazione dello smalto, rendendolo meno vulnerabile agli attacchi acidi prodotti dai batteri della placca. Questo processo non solo ripara le microlesioni presenti, ma crea anche una barriera protettiva che riduce significativamente il rischio di future demineralizzazioni. Un altro vantaggio fondamentale è la prevenzione delle carie. Studi scientifici hanno dimostrato che l’uso regolare di prodotti fluorati può ridurre l’incidenza delle carie fino al 50% nei bambini e al 30% negli adulti. Questo effetto preventivo è particolarmente evidente nelle comunità che utilizzano acqua potabile fluorata o che adottano programmi di fluorizzazione dentale sistematica. Inoltre, il fluoro contribuisce a migliorare la salute orale alleviando problemi come la sensibilità dentale. Agendo sui tubuli dentinali esposti, il fluoro riduce il disagio provocato dal consumo di cibi o bevande calde, fredde o acide, migliorando il comfort quotidiano. Dal punto di vista economico, la fluoroprofilassi si traduce in un risparmio significativo. Prevenire le carie e altre complicazioni dentali riduce la necessità di interventi odontoiatrici costosi e invasivi, come otturazioni, trattamenti canalari o estrazioni. Questa protezione preventiva non solo diminuisce i costi diretti legati alla cura dei denti, ma riduce anche l’impatto psicologico e fisico associato ai problemi dentali. Infine, il fluoro offre una protezione a lungo termine, mantenendo la salute dentale per molti anni. L’effetto cumulativo della fluoroprofilassi, specialmente se associato a buone pratiche di igiene orale, contribuisce a prevenire le recidive di carie e a migliorare la qualità della vita del paziente,
Infiammazione gengivale: una panoramica completa

L’infiammazione gengivale, o gengivite, è una condizione che può provocare notevole disagio alle gengive, manifestandosi con gonfiore, arrossamento e sanguinamento. Questa problematica può compromettere la salute orale generale se non affrontata tempestivamente. In questo articolo esploreremo i sintomi principali della gengivite, le migliori strategie di prevenzione e trattamento, i prodotti consigliati e i rimedi naturali per mantenere le gengive in salute e garantire un sorriso sano. A cosa è dovuta la gengivite? L’infiammazione delle gengive, nota come gengivite, può essere provocata da diversi fattori. Ecco un elenco dettagliato delle principali cause: Accumulo di batteri nel cavo orale: I batteri formano un “film” sottile sui denti, favorendo la formazione di placca e, successivamente, di tartaro. Placca e tartaro causano l’infiammazione delle gengive e il sollevamento dei tessuti, esponendo la base dei denti all’aggressione dei batteri. Scarsa igiene orale: La principale causa della gengivite è la mancanza di una corretta igiene orale quotidiana, che dovrebbe includere l’uso regolare di spazzolino e filo interdentale per rimuovere i residui di cibo e prevenire l’accumulo di placca. Fumo: Il fumo riduce il flusso sanguigno alle gengive, compromettendo la loro capacità di guarigione e rendendole più suscettibili alle infezioni. Invecchiamento: Con l’età, i tessuti gengivali possono indebolirsi, aumentando il rischio di infiammazione e infezioni. Farmaci: Alcuni farmaci, come ipotensivi, antiepilettici e immunomodulatori, possono influenzare negativamente la salute delle gengive, causando secchezza orale o modifiche nella composizione della saliva. Diabete: Il diabete può compromettere la circolazione sanguigna e le capacità di guarigione del corpo, aumentando il rischio di infezioni gengivali. Infezioni del cavo orale: Infezioni batteriche, virali o fungine possono provocare o peggiorare l’infiammazione gengivale. Malattie immunitarie: Patologie che influenzano il sistema immunitario possono ridurre la capacità del corpo di combattere le infezioni gengivali. Protesi dentarie: Protesi mal adattate o non correttamente pulite possono irritare le gengive e favorire l’accumulo di batteri. Squilibri ormonali: Cambiamenti ormonali durante la pubertà, la gravidanza o la menopausa possono aumentare la suscettibilità alle infiammazioni gengivali. La gengivite gravidica, ad esempio, è dovuta all’aumento degli estrogeni e della vascolarizzazione. Carenze vitaminiche: La mancanza di vitamine B2, B12 e C può alterare l’equilibrio metabolico e compromettere la salute delle gengive. Stati di stress prolungati: Lo stress cronico può abbassare le difese immunitarie, aumentando la produzione di placca e il rischio di infiammazione gengivale. Un’igiene orale corretta e regolare, insieme a uno stile di vita sano, è fondamentale per prevenire l’infiammazione delle gengive e mantenere una buona salute orale. Sintomi principali La gengivite si manifesta con una serie di sintomi distinti che possono variare in intensità. Gengive gonfie: L’infiammazione porta a un aumento del volume delle gengive, che appaiono gonfie e tese. Questo gonfiore può essere localizzato in alcune aree o diffuso su tutta la linea gengivale. Sensibilità al caldo e al freddo: Le gengive infiammate possono diventare molto sensibili alle variazioni di temperatura. Mangiare o bere qualcosa di caldo o freddo può causare fastidio o dolore acuto, dovuto all’esposizione delle radici dentali e alla reazione dei tessuti gengivali infiammati. Arrossamento e dolore alle gengive: Le gengive infiammate tendono a cambiare colore, passando dal rosa sano a un rosso acceso. L’arrossamento è spesso accompagnato da dolore o fastidio persistente, specialmente durante la masticazione o la pulizia dei denti. Sanguinamento delle gengive: Un segnale comune della gengivite è il sanguinamento delle gengive, soprattutto durante lo spazzolamento dei denti o l’uso del filo interdentale. Questo sintomo indica che le gengive sono estremamente fragili e infiammate. Distacco dal solco gengivale: Nelle fasi più avanzate della gengivite, le gengive possono iniziare a staccarsi dai denti, creando sacche o solchi. Questo distacco favorisce l’accumulo di placca e batteri, peggiorando ulteriormente l’infiammazione e aumentando il rischio di parodontite. Alito cattivo: La proliferazione di batteri in bocca a causa della placca e del tartaro può causare un persistente cattivo odore, noto come alitosi. Questo sintomo è spesso uno dei primi segni di gengivite, poiché l’infiammazione gengivale altera l’equilibrio naturale della flora batterica orale. Riconoscere questi sintomi e intervenire tempestivamente con una corretta igiene orale e, se necessario, con trattamenti specifici, è fondamentale per prevenire il peggioramento della gengivite e mantenere una buona salute orale. Rischi di trascurare l’infiammazione gengivale Ignorare la gengivite può portare a gravi conseguenze, tra cui la parodontite. La parodontite è un’infezione avanzata che colpisce le strutture di supporto dei denti, come le gengive, l’osso e il legamento parodontale. Questa condizione causa la formazione di tasche parodontali, dove si accumulano batteri che erodono l’osso e il tessuto gengivale. Se non trattata, la parodontite può portare alla perdita di denti. Inoltre, la parodontite è spesso asintomatica nelle fasi iniziali, rendendo difficile la diagnosi precoce e aumentando il rischio di complicazioni gravi, per questo è importante rivolgersi a specialisti del settore. Cosa fare in caso di infiammazione gengivale Per affrontare questo disturbo, è essenziale adottare una serie di misure preventive e terapeutiche. Queste misure includono una corretta igiene orale, l’uso di rimedi naturali, l’assunzione di farmaci specifici nei casi più gravi, e visite regolari dal dentista. Vediamo in dettaglio come ciascuno di questi aspetti può contribuire a migliorare la salute delle gengive. Igiene orale Una corretta igiene orale è essenziale per prevenire e trattare l’infiammazione gengivale. Utilizzare uno spazzolino a setole morbide e un dentifricio contenente fluoro può aiutare a rimuovere la placca e i batteri responsabili dell’infiammazione. È importante spazzolare i denti almeno due volte al giorno e utilizzare il filo interdentale per pulire tra i denti, dove lo spazzolino non arriva. Rimedi naturali Esistono numerosi rimedi naturali per alleviare il gonfiore gengivale. Eccone alcuni: Tra i rimedi naturali per contrastare le gengive gonfie figurano: Mirtillo: Ha proprietà antiossidanti e astringenti. Tè verde: Elevato potere astringente contro le gengive infiammate. Aloe vera gel: Da applicare direttamente sulle gengive per un’azione lenitiva e antinfiammatoria. Betulla: Proprietà antinfiammatorie. Equiseto: Proprietà emostatiche contro il sanguinamento gengivale. Calendula: Proprietà cicatrizzanti e lenitive. Oli essenziali: Azione disinfettante per risciacqui, tra cui salvia, menta, e chiodi di garofano. Propoli: Proprietà antibatteriche, antinfiammatorie, anestetiche e cicatrizzanti. Sciacqui con bicarbonato, malva ed
Denti sensibili: Cause e trattamenti efficaci

I denti sensibili sono una problematica comune che colpisce persone di tutte le età. Questa condizione si manifesta con una fastidiosa sensazione di dolore o disagio quando i denti entrano in contatto con cibi o bevande caldi, freddi, dolci o acidi. In alcuni casi, anche il semplice spazzolamento o l’aria fredda possono scatenare il dolore. La sensibilità dentale non solo compromette il comfort quotidiano, ma può anche indicare problemi sottostanti che richiedono attenzione. Capire le cause dei denti sensibili è fondamentale per affrontare efficacemente il problema e prevenirne l’aggravamento. Con una combinazione di trattamenti specifici e cambiamenti nello stile di vita, è possibile ridurre significativamente il disagio e migliorare la qualità della vita. In questo articolo esploreremo le cause principali della sensibilità dentale, i trattamenti disponibili e le strategie di prevenzione per mantenere un sorriso sano e confortevole. Cause dei denti sensibili La sensibilità dentale è il risultato dell’esposizione della dentina, lo strato interno del dente, a stimoli esterni. La dentina è normalmente protetta dallo smalto e dalle gengive, ma quando questi strati protettivi vengono compromessi, i nervi all’interno del dente diventano vulnerabili. Ecco le cause più comuni: Recessione gengivale Con l’età o a causa di malattie gengivali, le gengive possono ritirarsi, esponendo la radice del dente. La radice non è coperta da smalto, rendendo la dentina particolarmente suscettibile agli stimoli esterni. Smalto dentale eroso L’erosione dello smalto è spesso causata dal consumo frequente di cibi e bevande acide, come agrumi, succhi di frutta e bibite gassate. Anche l’uso di spazzolini con setole dure o una tecnica di spazzolamento troppo aggressiva possono contribuire al problema. Carie e otturazioni danneggiate Le carie non trattate o le otturazioni usurate possono esporre la dentina o persino la polpa del dente, causando sensibilità. Questo problema richiede un intervento tempestivo per evitare complicazioni più gravi. Bruxismo Il digrignamento dei denti, noto come bruxismo, può logorare lo smalto e mettere a nudo la dentina. Questa abitudine, spesso inconscia, può aggravare notevolmente la sensibilità dentale se non trattata. Trattamenti dentali recenti Procedure come lo sbiancamento dentale, le otturazioni o la pulizia professionale possono temporaneamente aumentare la sensibilità dei denti. Questo effetto è generalmente transitorio e si risolve da solo entro pochi giorni. Secchezza della bocca La xerostomia, o secchezza della bocca, riduce la produzione di saliva, che svolge un ruolo protettivo contro gli acidi e i batteri. Questo può rendere i denti più vulnerabili alla sensibilità Rimedi disponibili Trattare i denti sensibili richiede un approccio personalizzato basato sulla causa specifica del problema. Ecco i rimedi e i trattamenti più efficaci: Dentifrici specifici: L’utilizzo di dentifrici formulati per denti sensibili è una delle prime soluzioni consigliate. Questi prodotti contengono ingredienti come il nitrato di potassio o il fluoruro stannoso, che aiutano a bloccare i canali nella dentina e a ridurre la trasmissione degli stimoli al nervo. Applicazioni di fluoro: I dentisti possono applicare trattamenti al fluoro in gel o in vernice per rafforzare lo smalto e proteggere le aree esposte. Questo trattamento è particolarmente utile per prevenire l’erosione dello smalto e ridurre la sensibilità. Otturazioni o ricostruzioni: In caso di carie o otturazioni danneggiate, è fondamentale intervenire per sigillare la dentina esposta. Questo non solo allevia la sensibilità, ma previene anche ulteriori danni al dente. Protezioni contro il bruxismo: Per i pazienti che soffrono di bruxismo, l’uso di un bite notturno può proteggere i denti dall’usura e ridurre il rischio di sensibilità. Questi dispositivi sono personalizzati per adattarsi perfettamente alla bocca del paziente. Trattamenti parodontali: Se la sensibilità è causata dalla recessione gengivale, trattamenti specifici come il curettage gengivale o il trapianto di tessuto gengivale possono aiutare a coprire le radici esposte e ridurre il disagio. Cambiamenti nello stile di vita: Modificare alcune abitudini quotidiane può fare una grande differenza. Ad esempio, ridurre il consumo di alimenti e bevande acide, utilizzare uno spazzolino a setole morbide e adottare una tecnica di spazzolamento più delicata possono prevenire ulteriori danni. Laserterapia: In casi più complessi, la laserterapia può essere utilizzata per sigillare i tubuli dentinali esposti, fornendo un sollievo immediato e duraturo. Questa tecnologia avanzata è sempre più popolare per il trattamento della sensibilità dentale. Prevenzione della sensibilità dentale La prevenzione della sensibilità dentale richiede un impegno costante e un approccio olistico che coinvolga sia una corretta igiene orale che scelte consapevoli nella vita quotidiana. La prima linea di difesa è rappresentata dall’utilizzo di uno spazzolino a setole morbide e di un dentifricio specifico per denti sensibili, arricchito con fluoro e ingredienti che aiutano a proteggere lo smalto e a sigillare i tubuli dentinali, riducendo così la percezione degli stimoli dolorosi. È importante spazzolare delicatamente i denti almeno due volte al giorno, prestando particolare attenzione a evitare movimenti troppo energici che potrebbero causare l’usura dello smalto o la retrazione gengivale. L’alimentazione gioca un ruolo chiave: limitare il consumo di cibi e bevande acide, come agrumi, succhi di frutta e bibite gassate, aiuta a prevenire l’erosione dello smalto, mentre evitare bruschi cambiamenti di temperatura negli alimenti riduce il rischio di microfratture nei denti. Bere molta acqua e favorire la produzione di saliva, essenziale per neutralizzare gli acidi in bocca, rappresentano ulteriori strategie preventive. Inoltre, visite regolari dal dentista permettono di monitorare la salute orale e di intervenire precocemente su problemi come carie, gengiviti o recessioni gengivali che potrebbero aggravare la sensibilità. Durante questi controlli, il dentista può applicare trattamenti protettivi, come fluoroprofilassi o sigillanti dentali, per rafforzare lo smalto e proteggere le aree più vulnerabili. Infine, evitare abitudini nocive come il bruxismo o l’uso improprio dei denti per mordere oggetti duri è fondamentale per preservare l’integrità dello smalto e delle gengive. Adottare queste misure preventive non solo contribuisce a evitare l’insorgenza della sensibilità dentale, ma garantisce una protezione a lungo termine per la salute dei denti e delle gengive. Prenota un consulto Prenota un consulto gratuito presso uno dei nostri centri Bludental Clinique per ricevere assistenza personalizzata dai nostri medici odontoiatri. Siamo qui per guidarti verso la soluzione più adatta alle tue esigenze, garantendo un approccio rispettoso delle tue
Correggere i denti storti senza apparecchio

La correzione dei denti storti senza l’utilizzo di un apparecchio fisso rappresenta una delle evoluzioni più significative nell’ambito dell’ortodonzia moderna. Grazie ai progressi tecnologici e all’introduzione di soluzioni più discrete e confortevoli, è possibile migliorare l’allineamento dentale senza dover affrontare i limiti estetici e pratici associati agli apparecchi tradizionali. Questa possibilità ha aperto nuove opportunità per chi desidera ottenere un sorriso armonioso senza compromettere la propria immagine durante il trattamento. Tra le alternative più apprezzate spiccano gli allineatori trasparenti, i dispositivi rimovibili e i trattamenti estetici come le faccette dentali. Questi metodi consentono di correggere disallineamenti di lieve o moderata entità con approcci altamente personalizzati e rispettosi delle esigenze estetiche del paziente. Inoltre, l’introduzione di tecniche innovative, come le terapie miofunzionali, offre una visione preventiva e funzionale, agendo non solo sui denti ma anche sulle cause che ne hanno determinato il disallineamento. La possibilità di correggere i denti storti senza apparecchio fisso rappresenta una soluzione ideale per adulti e adolescenti che cercano trattamenti discreti, efficaci e in grado di integrarsi con la vita quotidiana. Tuttavia, per garantire il successo di questi interventi, è fondamentale affidarsi a un professionista qualificato, in grado di valutare le specifiche esigenze del paziente e di proporre un piano di trattamento su misura. Con un approccio corretto e innovativo, è possibile trasformare il sorriso senza rinunciare al comfort e all’estetica durante il percorso terapeutico. Cause del disallineamento dentale Il disallineamento dentale può essere causato da una combinazione di fattori genetici, ambientali e comportamentali. Comprendere le cause sottostanti è essenziale per determinare il trattamento più appropriato e prevenire ulteriori complicazioni. Fattori genetici:La genetica gioca un ruolo fondamentale nella formazione della struttura dentale e mandibolare. Se un genitore o altri familiari presentano problemi di affollamento dentale, spaziature o malocclusioni, è probabile che anche i figli possano sviluppare condizioni simili. Dimensioni sproporzionate tra i denti e la mascella, ad esempio, possono portare a un affollamento o a spazi eccessivi tra i denti. Abitudini orali infantili:Pratiche come la suzione del pollice, l’uso prolungato del ciuccio o il biberon oltre il tempo consigliato possono influire negativamente sulla crescita e sul posizionamento dei denti. Questi comportamenti possono spingere i denti anteriori fuori posizione o alterare il normale sviluppo del palato. Perdita precoce dei denti da latte:I denti da latte svolgono un ruolo cruciale nel mantenere lo spazio per i denti permanenti. La loro perdita prematura, causata ad esempio da carie o traumi, può portare a uno spostamento dei denti adiacenti, ostacolando l’allineamento corretto dei denti permanenti. Malattie o condizioni dentali:Problemi dentali come carie non trattate, infezioni o malattie parodontali possono compromettere la posizione dei denti. Inoltre, condizioni come il bruxismo (digrignamento dei denti) o il serramento mandibolare possono causare un progressivo spostamento dentale nel tempo. Disfunzioni nella crescita mandibolare:Disallineamenti della mascella o malformazioni mandibolari possono causare malocclusioni, come il morso aperto, incrociato o profondo. Queste disfunzioni possono essere congenite o svilupparsi nel tempo a causa di traumi o altre condizioni. Fattori ambientali e comportamentali:Traumi al viso, incidenti o abitudini come mordere oggetti duri possono alterare la posizione dei denti. Anche l’assenza di cure ortodontiche in età giovanile per problemi evidenti può aggravare il disallineamento in età adulta. Soluzioni alternative all’apparecchio fisso Oggi esistono numerose opzioni che permettono di correggere i denti storti senza dover indossare un apparecchio fisso tradizionale. Queste alternative includono trattamenti estetici, dispositivi rimovibili e tecniche innovative progettate per specifiche esigenze. Allineatori trasparenti Gli allineatori trasparenti sono dispositivi rimovibili personalizzati per ogni paziente, realizzati in materiale plastico invisibile. Funzionano esercitando una pressione graduale sui denti per portarli nella posizione desiderata. Questo metodo consente di ottenere risultati progressivi senza l’ingombro visibile dell’apparecchio fisso. Gli allineatori vengono cambiati ogni due settimane circa e possono essere rimossi durante i pasti o per l’igiene orale, garantendo grande flessibilità. Apparecchi ortodontici rimovibili Gli apparecchi ortodontici rimovibili sono utilizzati soprattutto nei pazienti più giovani per correggere disallineamenti lievi o moderati. Questi strumenti aiutano a favorire il corretto sviluppo delle arcate dentali e a prevenire problemi futuri. Sebbene non sempre siano indicati per i casi complessi, rappresentano una valida alternativa nei casi di lieve malocclusione. Faccette dentali Le faccette dentali sono sottili strati di materiale ceramico o composito che vengono applicati sulla superficie dei denti. Pur non correggendo il disallineamento sottostante, possono mascherare lievi disallineamenti e migliorare l’estetica del sorriso. Sono particolarmente indicate per chi desidera un miglioramento immediato e non invasivo dell’aspetto dentale. Tecniche ortodontiche linguali Le tecniche ortodontiche linguali prevedono l’applicazione di apparecchi sui lati interni dei denti, rendendoli completamente invisibili dall’esterno. Sebbene non siano esattamente un’alternativa all’apparecchio, rappresentano una scelta discreta per chi desidera un trattamento efficace senza influire sull’estetica durante il percorso. Terapie miofunzionali Questi approcci sono pensati per correggere abitudini orali scorrette che possono influire sull’allineamento dentale, come la respirazione orale o la spinta linguale. Vengono utilizzati dispositivi specifici che contribuiscono a migliorare la posizione dei denti agendo sulle cause del disallineamento. Vantaggi e svantaggi delle soluzioni alternative Ogni trattamento presenta vantaggi specifici, ma è importante conoscerne anche i limiti per fare una scelta consapevole. Vantaggi Estetica discreta: La maggior parte delle alternative, come gli allineatori trasparenti o le faccette dentali, è praticamente invisibile, rendendole ideali per chi desidera un trattamento poco invasivo dal punto di vista estetico. Comfort: Le tecniche moderne riducono il disagio e il dolore spesso associati agli apparecchi fissi. Flessibilità: Dispositivi come gli allineatori trasparenti possono essere rimossi durante i pasti o per l’igiene orale, facilitando la pulizia dei denti. Personalizzazione: I trattamenti sono adattati alle esigenze specifiche di ogni paziente, garantendo risultati ottimali in tempi ragionevoli. Svantaggi Costi elevati: Molte delle soluzioni alternative, come le faccette o gli allineatori trasparenti, possono essere più costose rispetto agli apparecchi tradizionali. Efficacia limitata: Alcuni trattamenti non sono indicati per i disallineamenti più gravi o complessi. Impegno del paziente: Soluzioni come gli allineatori trasparenti richiedono una rigorosa disciplina nell’indossarli per il tempo consigliato dal dentista. Quando scegliere le alternative all’apparecchio fisso? Le alternative all’apparecchio fisso rappresentano una soluzione ideale per chi cerca discrezione, comfort ed efficacia nel trattamento dei disallineamenti
Curare il bruxismo: Come smettere di digrignare i denti

Il bruxismo è un disturbo che coinvolge il serramento o il digrignamento involontario dei denti, un comportamento spesso inconsapevole che si verifica soprattutto durante il sonno, ma che può manifestarsi anche durante il giorno in situazioni di stress o concentrazione intensa. Sebbene possa sembrare una condizione innocua, il bruxismo può causare una serie di problemi significativi, sia a livello dentale che generale, come usura dello smalto, sensibilità dentale, dolore mandibolare e persino mal di testa cronico. Negli ultimi anni, il bruxismo è diventato un tema di crescente interesse in odontoiatria e medicina, poiché sempre più persone soffrono di questo disturbo a causa di stili di vita stressanti e cattive abitudini quotidiane. La buona notizia è che oggi esistono numerose soluzioni per trattare il bruxismo, che vanno da interventi odontoiatrici specifici a tecniche di gestione dello stress, passando per l’uso di tecnologie innovative come i bite personalizzati e le terapie con Botox. Questo articolo esplorerà nel dettaglio cos’è il bruxismo, le sue cause principali e i sintomi associati, offrendo una panoramica completa delle soluzioni disponibili per migliorare la qualità della vita di chi ne soffre. Con una diagnosi tempestiva e un approccio mirato, è possibile ridurre l’impatto di questo disturbo e prevenire danni a lungo termine. Cos’è il bruxismo? Il bruxismo è un disturbo che coinvolge i muscoli masticatori, portando al serramento e al movimento involontario dei denti. Esistono due tipi principali di bruxismo: Bruxismo notturno: Si verifica durante il sonno ed è spesso considerato un disturbo correlato al sonno. I pazienti possono non essere consapevoli del problema fino a quando non avvertono sintomi come dolore mandibolare o usura dei denti. Bruxismo diurno: Si verifica durante le ore di veglia, spesso in situazioni di stress o concentrazione intensa. Cause principali del bruxismo Le cause del bruxismo sono multifattoriali e possono includere: Stress e ansia: Sono tra le principali cause del bruxismo diurno e notturno. Lo stress emotivo può intensificare la tensione muscolare, portando al serramento dei denti. Disturbi del sonno: Condizioni come l’apnea ostruttiva del sonno possono aumentare il rischio di bruxismo notturno. Problemi occlusali: Malocclusioni o denti mal posizionati possono favorire il digrignamento. Farmaci e stimolanti: Alcuni antidepressivi, la caffeina e l’uso di alcol possono intensificare i sintomi del bruxismo. Fattori genetici: In alcune famiglie, il bruxismo è più comune, suggerendo una predisposizione genetica. I sintomi comuni del bruxismo Il bruxismo si manifesta con una serie di sintomi che variano in base alla gravità del disturbo. Tra i segnali più frequenti troviamo: Dolore o rigidità nella mandibola. Usura dentale o fratture dello smalto. Sensibilità dentale aumentata. Mal di testa, soprattutto al risveglio. Rumori di digrignamento percepiti dal partner. Trattamenti per il bruxismo Il trattamento del bruxismo si basa sulla gravità del disturbo e sulle cause sottostanti. Di seguito, le principali soluzioni disponibili: Bite dentale Il bite è uno strumento essenziale per proteggere i denti durante il sonno. Si tratta di una mascherina trasparente, personalizzata dal dentista, che riduce l’usura dei denti e aiuta a rilassare i muscoli della mandibola. Vantaggi: Prevenzione dei danni dentali, riduzione della tensione muscolare e protezione durante il sonno. Considerazioni: Deve essere utilizzato regolarmente e richiede manutenzione periodica per mantenere l’efficacia. Gestione dello stress Poiché lo stress è una delle principali cause del bruxismo, tecniche di rilassamento possono contribuire a ridurre i sintomi. Tra le strategie più efficaci troviamo: Meditazione e yoga: Aiutano a ridurre la tensione generale. Terapia cognitivo-comportamentale (CBT): Indirizzata a gestire ansia e stress cronico. Esercizi di respirazione profonda: Favoriscono il rilassamento muscolare. Farmaci e terapie avanzate In alcuni casi, il medico può raccomandare trattamenti farmacologici o interventi specifici per gestire il bruxismo: Miorilassanti: Aiutano a rilassare i muscoli della mandibola, soprattutto durante il sonno. Botox: Le iniezioni di tossina botulinica riducono l’attività dei muscoli masticatori, alleviando il dolore e prevenendo il serramento eccessivo. Farmaci contro l’ansia: Possono essere prescritti per ridurre l’ansia associata al bruxismo. Trattamenti odontoiatrici correttivi Se il bruxismo è causato da malocclusioni o problemi dentali, il dentista può intervenire con: Riallineamento dentale mediante apparecchi ortodontici. Restauri dentali per correggere danni causati dall’usura. Prevenzione del bruxismo Sebbene non sempre sia possibile prevenire completamente il bruxismo, alcune misure possono aiutare a ridurne l’incidenza e l’impatto: Routine serale rilassante: Creare un ambiente tranquillo prima di dormire aiuta a migliorare la qualità del sonno e riduce il rischio di bruxismo notturno. Riduzione dei fattori di rischio: Limitare il consumo di caffeina e alcol, soprattutto nelle ore serali, può contribuire a ridurre il digrignamento. Igiene orale e controlli regolari: Visite periodiche dal dentista possono identificare precocemente i segni del bruxismo e prevenire danni futuri. Esercizi mandibolari: Movimenti di rilassamento specifici possono aiutare a sciogliere la tensione muscolare. Quando consultare uno specialista? Riconoscere il momento giusto per rivolgersi a uno specialista è fondamentale per affrontare il bruxismo in modo efficace e prevenire eventuali complicazioni. I sintomi principali che richiedono l’intervento di un dentista o di un medico includono dolore persistente nella zona mandibolare, usura dentale evidente, sensazione di affaticamento muscolare nella mascella al risveglio e mal di testa ricorrenti, soprattutto al mattino. Questi segnali, spesso sottovalutati, possono indicare una forma cronica di bruxismo che, se non trattata, può portare a danni strutturali ai denti e alle articolazioni temporomandibolari. Un consulto tempestivo con uno specialista non solo aiuta a individuare la causa scatenante del disturbo, ma consente di stabilire un piano di trattamento personalizzato. Questo è particolarmente importante poiché il bruxismo può essere legato a una varietà di fattori, come stress, malocclusioni dentali o disturbi del sonno, e ognuno di essi richiede un approccio terapeutico specifico. Ad esempio, mentre un bite personalizzato può essere utile per proteggere i denti dall’usura, altre terapie, come la gestione dello stress o il trattamento dell’apnea notturna, potrebbero essere necessarie per affrontare il problema alla radice. Anche chi non manifesta sintomi evidenti dovrebbe considerare una valutazione odontoiatrica se sospetta di soffrire di bruxismo. Segnalazioni da parte del partner, come il rumore di digrignamento durante il sonno, possono rappresentare un importante campanello d’allarme. Inoltre, chiunque abbia subito fratture dentali inspiegabili o
Pulizia dentale: come avviene e perché è importante
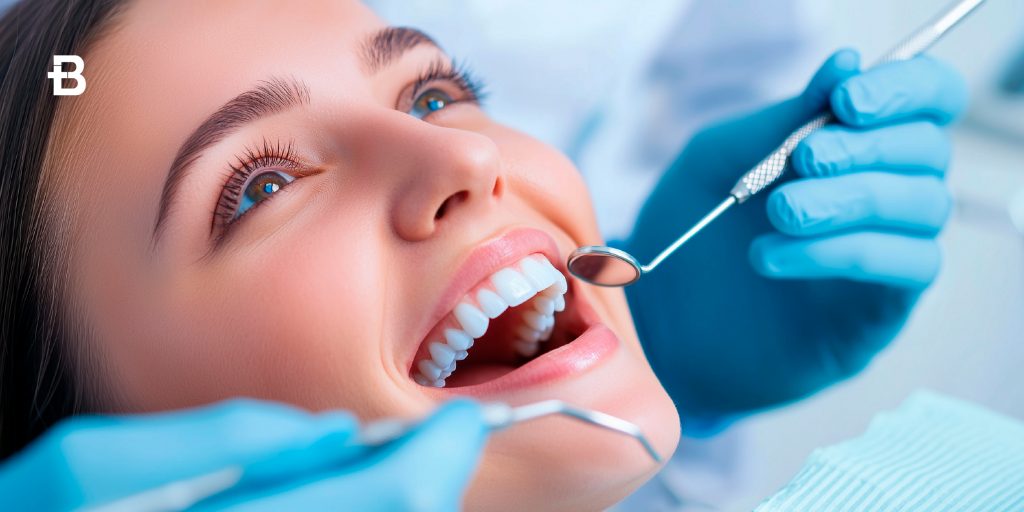
Pulizia dentale: come avviene e perché è importante La pulizia dentale è un trattamento fondamentale per mantenere la salute orale a lungo termine. Nonostante una buona igiene domestica sia essenziale, non sempre è sufficiente per eliminare completamente placca e tartaro accumulati nei punti più difficili da raggiungere. La pulizia dentale professionale, eseguita da un dentista o un igienista qualificato, rappresenta il complemento ideale alla cura quotidiana della bocca, assicurando denti e gengive sani, un sorriso luminoso e la prevenzione di problemi futuri. Questo trattamento non si limita al miglioramento estetico del sorriso, ma riveste un ruolo centrale nella prevenzione di malattie orali come carie, gengiviti e parodontiti, che, se trascurate, possono avere ripercussioni anche sulla salute generale. Infatti, numerosi studi hanno evidenziato la connessione tra infezioni orali e malattie sistemiche, come il diabete e le patologie cardiovascolari. La pulizia dentale, dunque, non è solo un investimento per la salute orale, ma per il benessere complessivo del corpo. In questo articolo approfondiremo cos’è la pulizia dentale, i suoi numerosi benefici e le ragioni per cui dovrebbe essere parte integrante della routine di cura di ogni individuo. Cos’è la pulizia dentale? La pulizia dentale, nota anche come detartrasi, è una procedura odontoiatrica che ha lo scopo di rimuovere placca, tartaro e macchie superficiali dai denti. Anche i pazienti più attenti all’igiene orale possono sviluppare accumuli di tartaro in aree difficili da raggiungere con lo spazzolino o il filo interdentale. Questo trattamento professionale si concentra proprio su quelle zone critiche, garantendo una pulizia completa e accurata. Il processo inizia con un’accurata valutazione della bocca da parte dell’igienista dentale o del dentista, che analizza lo stato di denti e delle gengive per individuare eventuali problematiche, come infiammazioni o carie nascoste. Successivamente, attraverso strumenti specifici come gli ultrasuoni e le curette manuali, viene eliminato il tartaro sopra e sotto la linea gengivale. La procedura prosegue con la lucidatura dei denti, che non solo rimuove le macchie superficiali, ma rende anche la superficie dei denti più liscia, riducendo l’aderenza della placca in futuro. In alcuni casi, la pulizia dentale può includere l’applicazione di un trattamento al fluoro per rafforzare lo smalto e aumentare la resistenza dei denti alla formazione di carie. Il risultato è una bocca più pulita, fresca e sana, con benefici immediati sia a livello estetico che funzionale. Benefici della pulizia professionale La pulizia dentale professionale non offre solo vantaggi estetici, ma apporta una serie di benefici significativi per la salute orale e generale. Di seguito, un approfondimento sui principali benefici: 1. Prevenzione di carie e gengiviti La placca dentale è una pellicola batterica che si forma costantemente sui denti. Se non rimossa, può trasformarsi in tartaro, un deposito calcificato che irrita le gengive e favorisce l’insorgenza di carie e gengiviti. La pulizia dentale elimina efficacemente questi depositi, prevenendo danni permanenti ai denti e ai tessuti gengivali. 2. Protezione contro malattie parodontali Le malattie parodontali, come la parodontite, rappresentano una delle principali cause di perdita dei denti negli adulti. Queste patologie iniziano spesso con una gengivite trascurata e possono progredire danneggiando le strutture di supporto dei denti. La pulizia regolare riduce drasticamente il rischio di sviluppare queste condizioni, preservando la salute delle gengive. 3. Riduzione del rischio di malattie sistemiche L’infiammazione cronica causata da infezioni orali può avere effetti negativi sull’intero organismo. Batteri presenti nel cavo orale possono entrare nel flusso sanguigno e contribuire a malattie cardiovascolari, diabete o infezioni polmonari. Una pulizia dentale regolare aiuta a ridurre questa carica batterica, proteggendo la salute generale. 4. Miglioramento dell’estetica del sorriso Oltre ai benefici funzionali, la pulizia dentale contribuisce a un sorriso più luminoso e curato. La rimozione di macchie superficiali causate da cibi, bevande e fumo restituisce ai denti il loro bianco naturale, migliorando l’autostima e l’impatto estetico. 5. Alito fresco Il tartaro e la placca batterica possono causare alitosi, un problema che può influenzare la qualità della vita e le relazioni interpersonali. La pulizia dentale elimina i batteri responsabili dei cattivi odori, garantendo un alito fresco e gradevole. Come si svolge una seduta di pulizia dentale? La pulizia dentale è un trattamento essenziale per rimuovere tartaro, placca e macchie superficiali che non possono essere eliminati con la sola igiene orale domestica. La procedura, svolta da un dentista o un igienista dentale qualificato, si articola in diverse fasi, ognuna mirata a garantire una pulizia profonda e una salute orale ottimale. Di seguito, i passaggi principali della seduta. Esame iniziale La seduta inizia con un’accurata valutazione dello stato di salute della bocca. L’operatore esamina denti, gengive e tessuti molli per identificare aree critiche che necessitano di particolare attenzione. Questo passaggio preliminare è fondamentale per personalizzare il trattamento in base alle esigenze del paziente. Durante l’esame, possono essere rilevati segni di carie, infiammazioni gengivali, accumuli di tartaro o eventuali anomalie come lesioni o rigonfiamenti sospetti. Questa fase consente anche di stabilire un dialogo con il paziente, chiarendo dubbi e fornendo istruzioni su come migliorare la routine di igiene orale domestica. Rimozione del tartaro Il tartaro, o placca calcificata, è un deposito duro che si forma sui denti quando la placca batterica non viene rimossa in modo tempestivo. Per eliminare il tartaro, l’igienista utilizza strumenti specifici, come scaler a ultrasuoni e curette manuali. Gli ultrasuoni emettono vibrazioni ad alta frequenza che frantumano il tartaro senza danneggiare lo smalto, mentre le curette consentono di rifinire la pulizia nelle aree più difficili da raggiungere, come sotto la linea gengivale. Questo passaggio è cruciale per prevenire l’insorgenza di malattie gengivali, come la gengivite e la parodontite. Pulizia della placca Una volta rimosso il tartaro, l’igienista si concentra sulla placca batterica residua. La placca è un biofilm morbido composto da batteri e residui alimentari che si accumula costantemente sui denti. Anche se facilmente rimovibile con lo spazzolino e il filo interdentale, la placca può persistere in aree difficili da raggiungere. Durante questa fase, vengono utilizzati strumenti manuali per eliminare la placca e assicurare una pulizia completa, prevenendo ulteriori accumuli. Lucidatura Dopo aver rimosso tartaro e placca, l’igienista passa alla lucidatura
Cause e rimedi per le macchie sulla lingua

Cause e rimedi per le macchie sulla lingua La lingua è un organo fondamentale per diverse funzioni vitali, come la masticazione, la deglutizione, il gusto e la fonazione. Qualsiasi cambiamento nella sua superficie, come la comparsa di macchie di colore o forma anomala, può destare preoccupazione e rappresentare un segnale di condizioni sottostanti che richiedono attenzione. Le macchie sulla lingua possono variare per dimensione, colore, consistenza e posizione, e spesso sono accompagnate da sintomi specifici che aiutano a identificare la loro origine. Molte delle cause sono benigne e facilmente risolvibili con interventi semplici, ma in alcuni casi possono indicare problemi più gravi che necessitano di una diagnosi tempestiva e di trattamenti mirati. Ad esempio, macchie bianche possono essere segno di un’infezione fungina come il mughetto, mentre macchie rosse dolorose potrebbero indicare una carenza nutrizionale. Allo stesso modo, lesioni scure o irregolari devono essere valutate per escludere patologie più serie, come il carcinoma orale. In questo articolo analizzeremo in dettaglio le cause più comuni delle macchie sulla lingua, i sintomi associati che ne facilitano il riconoscimento, i rimedi casalinghi utili per alleviare i fastidi e i trattamenti medici più appropriati per affrontare le condizioni più complesse. Conoscere e comprendere queste informazioni è fondamentale per intervenire in modo tempestivo ed efficace, garantendo la salute e il benessere generale della bocca. Cause comuni delle macchie sulla lingua Le macchie sulla lingua possono essere causate da una vasta gamma di fattori, molti dei quali sono benigni e facilmente gestibili, mentre altri possono richiedere un intervento medico più approfondito. Comprendere le cause principali è il primo passo per affrontare questa condizione in modo efficace. Una delle condizioni più frequenti è rappresentata dalla lingua a macchie geografiche, nota anche come glossite migrante benigna. Questa si manifesta con chiazze rosse irregolari sulla superficie della lingua, circondate da bordi bianchi. Le macchie tendono a cambiare posizione nel tempo, rendendo la condizione visivamente dinamica. Sebbene innocua, la lingua a macchie geografiche può causare fastidi temporanei, soprattutto durante il consumo di cibi caldi o acidi. Un’altra causa comune è il mughetto orale, un’infezione fungina provocata dal fungo Candida albicans. Si presenta con una patina bianca o cremosa che, se rimossa, lascia zone rosse e dolenti. Questa condizione è frequente in neonati, anziani o persone con un sistema immunitario compromesso. Anche i trattamenti antibiotici prolungati possono favorire la proliferazione del fungo. Le carenze nutrizionali rappresentano un fattore meno immediato, ma altrettanto importante. La mancanza di ferro, acido folico o vitamina B12 può compromettere la salute della lingua, causando macchie rosse, lisce e dolorose. Una carenza prolungata di questi nutrienti può influenzare negativamente anche le papille gustative, alterando il senso del gusto e provocando sensazioni di bruciore. Le reazioni allergiche a determinati alimenti, farmaci o prodotti per l’igiene orale possono provocare macchie accompagnate da gonfiore o prurito. Anche alcuni dentifrici contenenti ingredienti irritanti, come il laurilsolfato di sodio, possono scatenare irritazioni localizzate. Tra le cause fisiche spiccano i traumi locali, come morsi accidentali o danni causati da spazzolini a setole dure. Questi possono generare macchie rosse o nere dovute a piccoli sanguinamenti sottocutanei. In genere, tali lesioni guariscono spontaneamente, ma in alcuni casi possono infettarsi, richiedendo un trattamento specifico. Il consumo di sostanze irritanti, come alcol e tabacco, è un fattore aggravante per molte condizioni della lingua. Il fumo può scurire la superficie della lingua, mentre l’alcol, specialmente se consumato in eccesso, contribuisce alla disidratazione e alla formazione di macchie bianche o rosse persistenti. Infine, non bisogna sottovalutare le patologie sistemiche, come lupus, diabete o carcinoma orale, che possono manifestarsi con lesioni sulla lingua. In questi casi, le macchie tendono a persistere nel tempo e sono spesso associate a sintomi sistemici come dolore cronico o alterazioni generali della salute orale. Una diagnosi tempestiva è essenziale per escludere complicazioni gravi. Riconoscere la causa sottostante delle macchie sulla lingua è fondamentale per determinare il trattamento più adeguato. Un approccio tempestivo e mirato può prevenire complicazioni e migliorare significativamente la salute generale della bocca. Sintomi associati Le macchie sulla lingua spesso non si manifestano da sole, ma sono accompagnate da altri sintomi che variano a seconda della causa sottostante. Questi segnali aggiuntivi sono fondamentali per individuare l’origine del problema e scegliere il trattamento più adeguato. Uno dei sintomi più evidenti è rappresentato dai cambiamenti nel colore della lingua, che possono includere tonalità bianche, rosse, nere o marroni. Ad esempio, il mughetto orale si presenta con macchie bianche che formano una patina cremosa, mentre una lingua villosa può assumere tonalità scure come nero o marrone a causa dell’accumulo di batteri o sostanze irritanti. Le macchie rosse, invece, possono indicare carenze nutrizionali o traumi locali. Un altro sintomo comune è il dolore o il bruciore. Condizioni come le carenze di vitamina B12, il mughetto o le lesioni traumatiche possono causare una sensazione di bruciore persistente che rende difficile mangiare o parlare. Questo disagio può intensificarsi durante il consumo di cibi caldi, acidi o speziati, aggravando ulteriormente il problema. La sensazione di secchezza è un ulteriore sintomo associato alle macchie sulla lingua. La xerostomia, o secchezza della bocca, non solo aumenta il disagio, ma favorisce anche la proliferazione di batteri e funghi, peggiorando l’aspetto delle macchie e ritardando la guarigione. Una lingua secca e screpolata può essere particolarmente incline a irritazioni e lesioni. Le reazioni allergiche o i traumi fisici possono causare gonfiore o irritazione, rendendo la lingua sensibile e dolorante. Questo gonfiore è spesso localizzato intorno alle macchie, creando un senso di fastidio che interferisce con le attività quotidiane come mangiare o parlare. Nei casi più gravi, il gonfiore può essere accompagnato da difficoltà respiratorie, richiedendo un intervento medico immediato. La presenza di ulcere o vesciche è un altro segno che può accompagnare le macchie sulla lingua. Condizioni come l’herpes orale o la sifilide possono provocare ulcere dolorose che interferiscono con le normali funzioni della bocca. Queste lesioni sono spesso ben delimitate e possono richiedere trattamenti specifici per alleviare il dolore e accelerare la guarigione. Infine, le alterazioni del gusto sono un sintomo che non deve
